Caso clínico #26: omalgia y fiebre
Mujer de 29 años con trastorno de ansiedad.
Comienza su enfermedad actual con omalgia derecha de inicio súbito de un mes de evolución, seguida por dolor dorsal y cervicalgia que aumentaban con la respiración. Las dos semanas previas agrega anorexia, y en los últimos siete días fiebre, sudoración nocturna y luego vómitos y diarrea con moco y sangre. Sin dolor abdominal. Por fiebre persistente, dolor dorsal y taquipnea consulta en guardia.
Examen físico: TA 120/80, FC 145 x min (regular), SO2 86% (0,21), taquipneica y febril. Facies tóxica. Hipoventilación global en hemitórax derecho con matidez.
Laboratorio de ingreso: hematocrito 32%, leucocitos 29.000/mm3, plaquetas 1.107.000/mm3, VSG 110 mm/h, glucemia 150 mg/dl, urea 30 mg/dl, creatinina 0.5 mg/dl, 135/5.3/95 mEq/L, Bilirrubina 0.6/0,2 mg/dl, TGP 57 U/L, TGO 19 U/L, FAL 1111 U/L, GamaGT 244 U/L, Albumina 2.4 g/dl LDH 283 U/L.
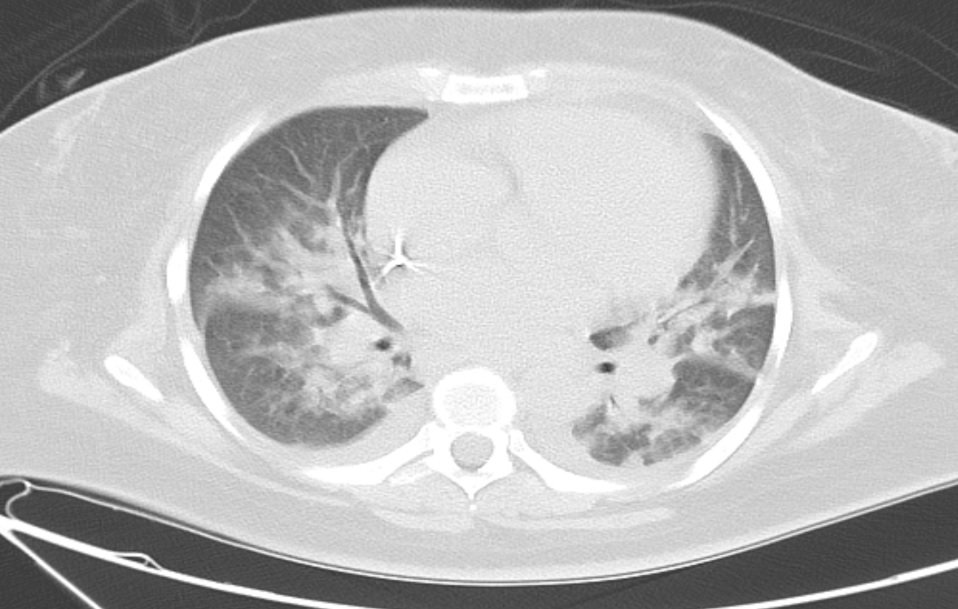
Radiografía de tórax:


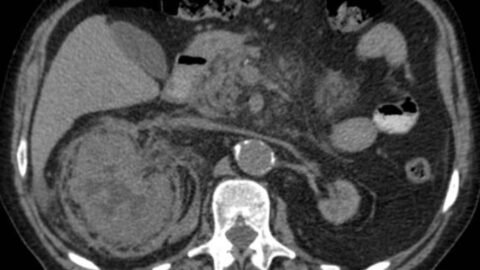
Tomografía inicial:

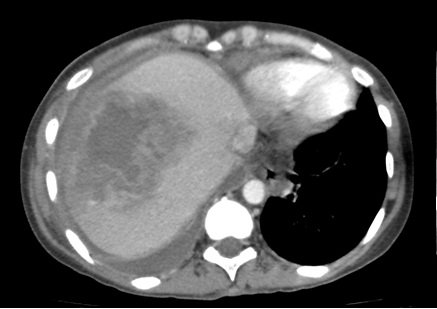
Se decide realizar toracocentesis derecha de forma urgente: se obtiene líquido viscoso, de aspecto turbio, densidad 1020, glucosa 18 mg/dl, LDH >2000 U/L, Proteínas 3.9 g%. Por tratarse de líquido viscoso y con abundantes coágulos no pudo realizarse determinación de pH y examen citológico.
Se interpreta empiema pleural en contexto de absceso hepático. Se realiza drenaje percutáneo de absceso hepático obteniéndose un líquido amarronado, hiperviscoso.
Estudios complementarios adicionales:
- HIV negativo
- GCH subunidad-Beta negativa
- Alfa-feto proteína negativa
¿Cuál es la causa más probable del absceso hepático?
CLICK PARA VER RESOLUCIÓN DEL CASO
El enfoque de este caso es el de una paciente joven, sin antecedentes personales de importancia, con omalgia, dolor cervical y dorsal que aumenta con la respiración de un mes de evolución, más fiebre, sudoración y anorexia, una Rx tórax previa sin alteraciones, actualmente con empiema y abscesos hepáticos. Etiologías más probables: piógeno vs amebiano.
Todos los cultivos resultaron negativos, a pesar de búsqueda de gérmenes comunes, micobacterias, hongos y parasitológico de múltiples muestras. Sin embargo, se obtuvieron serologías positivas para Entamoeba histolytica.
Al interrogatorio dirigido, se obtuvo un dato epidemiológico fundamental: la paciente había visitado India y Bután 15 meses previos al comienzo de su enfermedad actual, zonas endémicas de amebiasis.
El absceso hepático amebiano es más frecuente en hombres adultos (x7), se suele dar en la 4ta ó 5ta década de la vida. El diagnóstico en áreas no endémicas se da en inmigrantes o viajeros, incluso al visitar durante períodos tan cortos como 4 días, pero en general durante estadias de más de un mes. Es más común en el lóbulo derecho (y de como lesión única). La media del comienzo de los síntomas desde el arribo es de 130 días (reportado en la literatura entre 61-563 días; esta paciente había visitado una zona endémica aproximadamente 450 días previos). Se da más frecuentemente en pacientes HIV+.
En cuanto a las complicaciones más frecuentes, puede producirse ruptura hacia la pleura (4 veces más común que a peritoneo). En el laboratorio suele encontrarse leucocitosis y FAL elevada en el 80% de los casos. En general se observa elevación del diafragma en la radiografía de tórax en el 50% de los pacientes. El absceso puede objetivarse tanto por ecografía como por tomografía axial computarizada o RMN. Después de la curación puede calcificar en anillo.
Para la confección del diagnóstico se pueden solicitar serologías y detección de antígenos por ELISA, IFA, IHA, Látex y CIE. La sensibilidad de test de anticuerpos es del 92-97% al momento de la presentación clínica. En áreas endémicas es más importante para excluir diagnóstico con resultado negativo. La aspiración no es necesaria de rutina para el diagnóstico. El líquido suele ser acelular, proteináceo y marrón parecido a “pasta de anchoas”. Se ven trofozoítos en menos de 20% de las muestras ya que se encuentran en las partes periféricas del absceso. La búsqueda de quistes en materia fecal tiene un 50% de sensibilidad.
En cuanto al tratamiento, está indicado el Metronidazol, dosis 1.5 a 2 g día oral o EV 7 a 10 días. Tiene una tasa de curación >90%. No hay resistencia reportada. Para la infección intraluminal se utiliza la paromomicina, dosis 25-30 mg/kg día en 3 tomas por 7 días. El drenaje se reserva para pacientes graves, abscesos grandes o riesgo de ruptura inminente. Los factores de mal pronóstico son: bilirrubina >3.5, albúmina <2, gran volumen de cavidad, abscesos múltiples, encefalopatía.
En este caso, luego de instaurar el tratamiento con metronidazol, se tuvieron que realizar múltiples drenajes percutáneos por persistencia de abscesos hepáticos. Además, debió realizarse una VATS con decorticación pleuropulmonar por persistencia de colecciones no drenadas a nivel del tórax.



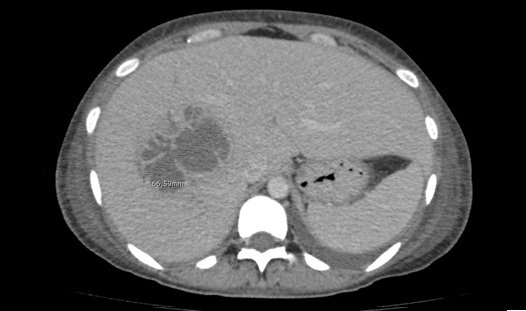
Luego de 30 días de internación, la paciente se retiró asintomática y en buen estado general y retomó sus actividades habituales sin secuelas.
Bibliografía
– Entamoeba Histolytica: Updates in Clinical Manifestation, Pathogenesis, and Vaccine Development. Canadian Journal of Gastroenterology and Hepatology Volume 2018, Article ID 4601420, 6 pages
– Current Concepts: Amebiasis. N Engl J Med 2003; 348:1565-1573








Amebiasis?
*spoiler alert*