Caso Clínico #52: síndrome neuroléptico maligno
Paciente masculino de 84 años de edad con antecedentes de hipertensión arterial y cancer de próstata estadio IV con metástasis óseas.
Cursando internación por un ACV isquémico córtico-subcortical precentral izquierdo que se expresó clínicamente con afasia de expresión de 24 hs de evolución. NIHSS 9 puntos al ingreso, fuera de ventana para tratamiento trombolítico.
Al examen físico de ingreso el paciente se encontraba hemodinamicamente estable, afebril, SatO2 98% aire ambiente sin ruidos agregados; lúcido con hiporreflexia y debilidad 3/5 en miembro inferior derecho.
El laboratorio de ingreso no evidenció datos de importancia. ECG de ingreso con ritmo sinusal. Ecocardiograma transtorácico: FEy 64% con hipertrofia septal leve y sin aumento de presiones de fin de llenado. Doppler de vasos de cuello sin placas de ateroma hemodinamicamente significativas.
Fue tratado inicialmente con aspirina y clopidogrel interpretándose enfermedad de pequeño vaso sin progresión de foco posterior.
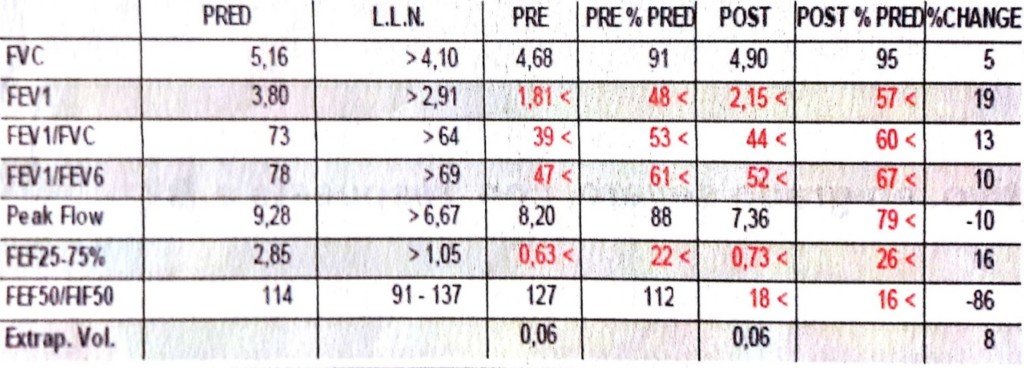
Durante la internación evolucionó con un cuadro de delirium hiperactivo, con tendencia a la excitación psicomotriz sin causa desencadenante evidente motivo por el cual recibió una dosis de haloperidol de 2.5 mg con buena respuesta del cuadro psiquiatrico. Posteriormente a recibir dicho fármaco el paciente evoluciona con registros febriles (hasta 40ºC) sin respuesta a antitérmicos comunes (ver figura 1). Examen físico con aumento del tono muscular en 4 miembros, trismus, desconexión del medio con reflejos pupilares conservados, sin liberación de esfínteres. Laboratorio control con CPK de 5440 U/L (, Cr 1.4 mg/dl (previa 0,8 mg/dl) ; EAB arterial: pH 7,29, paCO2 51 mmHg, paO2 91 mmHg, HCO3 22 meq/L, Lactato 1,8 mEq/L. Se tomaron hemocultivos y urocultivo que resultaron negativos y empíricamente recibió cobertura para infección intrahospitalaria con piperacilina/tazobactam.

Se interpretó el cuadro clínico como un síndrome neuroléptico maligno dada la asociación temporal entre la hipertermia y la administración del haloperidol junto al hallazgo de laboratorio de elevación de la CPK. Se decidió suspensión de futuras dosis de neurolépticos y se inició tratamiento con dantroleno con mejoría de la curva térmica y descenso progresivo de la CPK (ver figura 2).

Una gran variedad de síndromes neurológicos, que incluyen fundamentalmente el sistema extrapiramidal, ocurren luego del uso de la mayoría de las drogas antipsicóticas. Estos eventos adversos son particularmente prominentes con el uso de los agentes de alta potencia (piperazinas tricíclicas y butirofenonas). Hay menor riesgo de eventos adversos extrapiramidales con clozapina, tioridazina y bajas dosis de risperidona.
Seis síndromes neurológicos se han descripto luego del uso de drogas antipsicóticas. Cuatro de estos síndromes (distonía aguda, acatisia, parkinsonismo y el síndrome neuroléptico maligno) aparecen pronto tras la aplicación de la droga mientras que los otros dos (temblor perioral y disquinesia tardía) se desarrollan de manera tardía luego de tratamiento prolongados.
El síndrome neuroléptico maligno, de aparición infrecuente, se parece a una forma muy grave de parkinsonismo con catatonía, temblor grueso de intensidad fluctuante, signos de inestabilidad hemodinámica (pulso y TA lábil, hipertermia), estupor, elevación de CPK plasmática y, a veces, mioglobinuria. En su forma más grave, este síndrome puede persistir por más de 1 semana luego de la suspensión del agente responsable. Dado que la mortalidad es elevada (mayor al 10%), el paciente debe recibir atención inmediata. Este síndrome se ha descripto tras varios tipos de neurolépticos, pero su prevalencia parece mayor cuando se utilizan dosis más altas de los agentes más potentes, sobre todo tras la administración parenteral. Además de la suspensión del neuroléptico involucrado debe implementarse tratamiento de sostén. Puede utilizarse dantroleno que, si bien se utiliza para el manejo de la hipertermia maligna, no suele tener resultados muy satisfactorios.
Goodman & Gilman’s, The Pharmacological Basis of Therapeutics