Caso Clínico #51: neumonía post COVID-19
Este posteo fue realizado en conjunto con la Dra. Florencia Terradillos
Paciente de unos 60 años. Antecedentes de diabetes mellitus tipo 2.
Internación reciente por neumonía secundaria a infección por SARS-CoV-2 en la que recibió con piperacilina- tazobactam, dexametasona por 10 días y oxigenoterapia de alto flujo. Se otorgó el egreso institucional con oxígeno domiciliario.
A los 3 días del alta, vuelve a consultar por nuevos registros febriles, tos, disfonía e hiporexia. Examen físico con desaturación de oxígeno a aire ambiente, fiebre, buena mecánica ventilatoria sin semiología respiratoria.
Laboratorio: Hto 34%, GB 7900/mm3 (84% neutrófilos), VSG 100 mm/h, PCR >320 mg/l, Glucemia 225 mg/dl, Urea 21 mg/dl, Cr 0,8 mg/dl, 129/4/95, LDH 274 U/L, Bilirrubina 1,2 mg/dl, GOT 53 U/L, GPT 111 U/L, FAL 197 U/L.
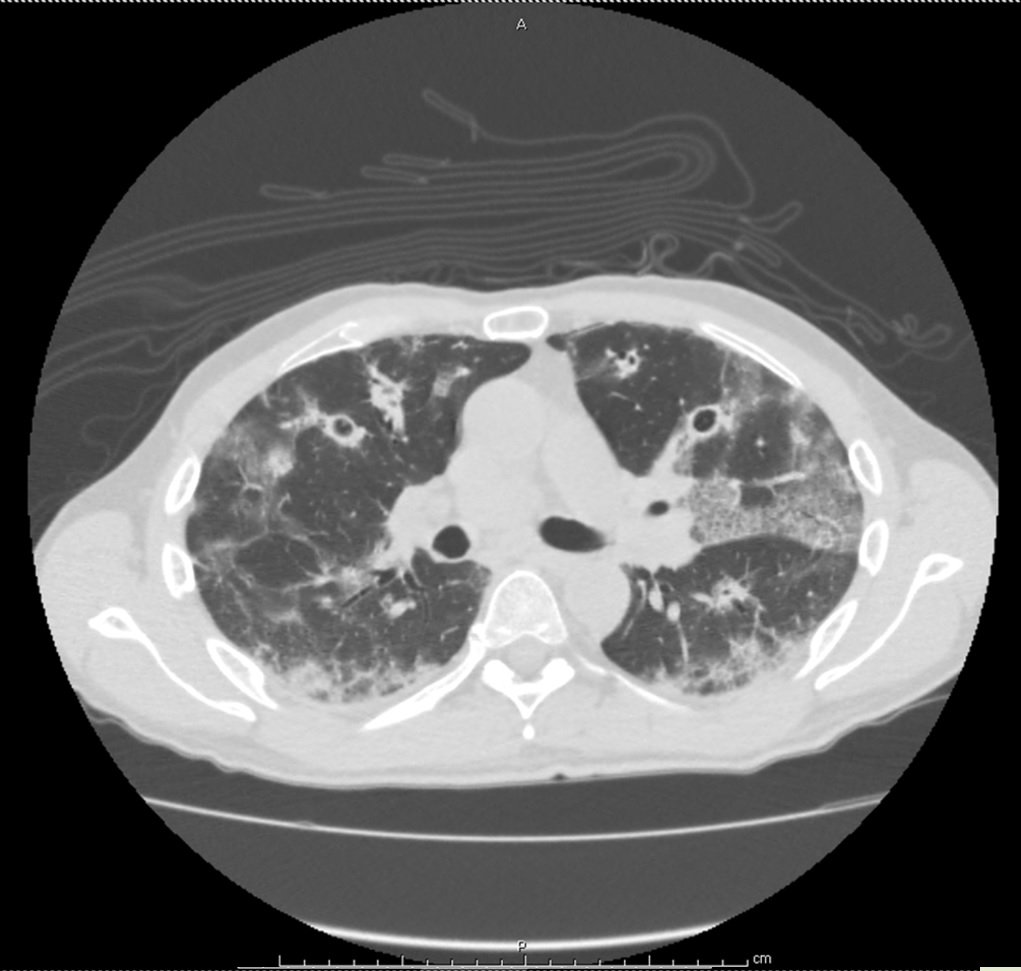
Tomografía de tórax:
Se decide su reingreso para estudio de las lesiones pulmonares cavitadas en paciente post neumonía por COVID-19.
Dentro de los principales diagnósticos diferenciales, se plantearon diferentes causas:
- Infecciosas: bacterianas (K. pneumoniae, S. aureus, Nocardia, M. tuberculosis) y fúngicas (Aspergillus)
- Neoplásicas: nódulo solitario cavitado, carcinoma epidermoide, Kaposi, linfoma
- Reumatológicas: granulomatosis con poliangeítis, sarcoidosis
- Misceláneas: histiocitosis de Langerhans, neumonía en organización
Inicialmente, se buscaron causas de inmunosupresión:
- Serolología para HIV negativa
- Proteinograma electroforético sin hipogammaglobulinemia
Más allá de los resultados mencionados, la diabetes mellitus del paciente se encontraba mal controlada lo que genera disfunción inmunológica por alteración de la función de los neutrófilos, disminución de la actividad antioxidante e inmunidad humoral.
Se procedió al estudio de las lesiones pulmonares mediante la solicitud de hemocultivos para gérmenes comunes (negativos), galactomananos en sangre y la realización de una fibrobroncoscopía con lavado bronquioalveolar (BAL):
- LARINGE: congestión importante en supraglotis
- GLOTIS: cuerdas vocales cubiertas de una membrana fibrinosa amarillenta (no impresionaba candidiasis)
- TRAQUEA: lesiones en todas las caras traqueales amarillentas fibrinosas adheridas y sangrantes algunas
- BRONQUIOS: mucosa muy congestiva y sangrante, con lesiones amarillentas fibrinosas adheridas
- Se realizó BAL en lóbulo superior izquierdo solicitándose cultivo para gérmenes comunes y micosisprofundas, PCR para TBC, Pneumocystis, Nocardia, galactomananos, PCR FilmArray para bacterias y virus causantes de neumonía
Luego de la realización del BAL se inició tratamiento con meropenem y vancomicina. Sin embargo, en el examen directo del BAL se hallaron hifas por lo que se decidió el inicio de anfotericina liposomal. Resultado de cultivo del BAL: A. fumigatus y Serratia (membrana traqueal). Se ajustó el tratamiento antimicrobiano a cefepime y voriconazol.
Posteriormente, por persistencia de la fiebre y mayor requerimientos de oxígeno es trasladado a terapia intensiva para asistencia respiratoria mecánica. El paciente evolucionó desfavorablemente con dificultad en el destete, injuria renal con requerimientos de diálisis por lo que falleció a las pocas semanas.
El Aspergillus es un hongo ubicuo capaz de generar un amplio espectro de manifestaciones clínicas. A. fumigatus es la especie más implicada (90%). Si bien la inhalación de conidias de Aspergillus es frecuente, solo una minoría de pacientes expuestos desarrollarán formas pulmonares. Las manifestaciones clínicas, curso y pronóstico dependen en gran medida de la respuesta inmune del huésped.
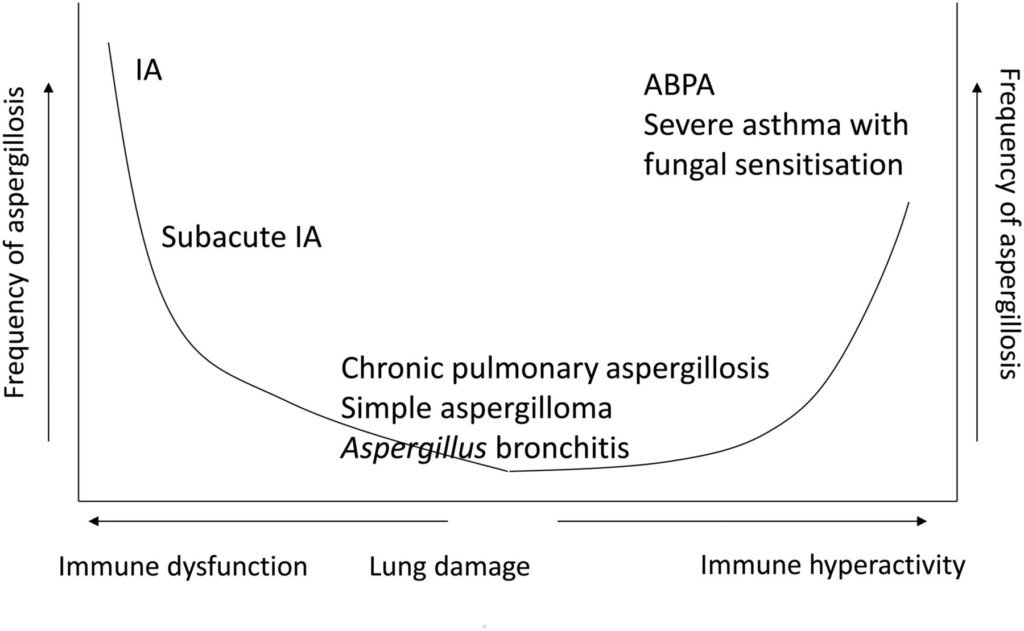
Las formas pulmonares de la aspergilosis pueden dividirse en:
- Alérgicas: aspergilosis broncopulmonar alérgica (ABPA), rinosinusitis fúngica alérgica
- Invasivas: aspergilosis pulmonar invasiva (AI), aspergilosis traqueobronquial
- Crónicas: aspergiloma, aspergilosis pulmonar cavitaria crónica, aspergilosis pulmonar fibrosante crónica, AI subaguda
La aspergilosis invasiva (que implica la invasión de hifas en el tejido pulmonar demostrado por histología) se describe cada vez más en pacientes críticos. Acarrea una alta mortalidad intrahospitalaria y se asocia con altos costos para el sistema de salud. Los factores de riesgo para su desarrollo son múltiples e incluyen la presencia de EPOC y diabetes mellitus como antecedentes, el uso previo de corticoides y/o antibióticos de amplio espectro, injuria renal/hepática y la conexión a ECMO. También se describió asociado a neumonía grave por H1N1 (IAPA).
El diagnóstico suele ser difícil dado que habitualmente no están presentes los factores de riesgo clásicos para la sospecha de AI, los signos radiográficos clásicos (signo del halo) suelen no estar presentes, es difícil discriminar la infección de la colonización y suele ser bajo el nivel de sospecha de traqueobronquitis por Aspergillus. Por dicho motivo es que se postula la definición de aspergilosis pulmonar invasiva como definitiva o probable:
- Definitiva: evidencia de crecimiento filamentoso (Aspergillus spp en un sitio estéril) + daño tisular asociado
- Probable: evidencia micológica de Aspergillus spp + factores de riesgo del huésped + evidencia radiológica
Dentro de los factores de riesgo del huésped se considera neumonía severa por Influenza (IAPA) u otra neumonía viral severa como COVID-19 (CAPA).
La AI esta emergiendo como una infección secundaria en pacientes con neumonía por SARS-CoV-2 que podría empeorar el pronóstico de estos pacientes y estar asociada a una mayor mortalidad. El uso de dexametasona y de anti-IL 6 (tocilizumab) podrían estar relacionados con aumento en el riesgo de infecciones secundarias. Varias manifestaciones imagenológicas de la neumonía por SARS-CoV-2 pueden simular la AI y, por lo tanto, la radiología sola es insuficiente para el diagnóstico de CAPA. Sin embargo la presencia de nódulos pulmonares múltiples o cavitaciones debe despertar la sospecha de AI.
En cuanto al diagnóstico de CAPA, la fibrobroncoscopía permite la toma de muestra dirigida del tracto respiratorio inferior y la visualización directa de la vía aérea ante la sospecha de traqueobronquitis por Aspergillus. Las muestras respiratorias son el material de elección. El BAL más la biopsia pulmonar, en el cual se demuestre desarrollo de Aspergillus en el cultivo y la presencia de hifas septadas con crecimiento invasivo representan el gold standard. La presencia de galactomananos en BAL es sugestiva de AI pero no demuestra la invasión tisular. En cuando a los galactomananos séricos, tienen bajo rédito diagnóstico (20%). Otro testo diagnóstico son el (1-3)-β-D-glucano (dos resultados positivos en sangre aumentan la posibilidad de AI aunque se deben excluir otras causas) y la PCR para Aspergillus (obtenida del BAL, y en presencia de manifestaciones clínicas o radiológicas sugestivas de AI, tiene buena sensibilidad). Como se mencionó anteriormente, el desafío diagnóstico más importante consiste en distinguir entre colonización e infección.
La duración estimada del tratamiento de CAPA es entre 6 a 12 semanas según las opiniones de expertos. Los esquemas terapéuticos varían según la sensibilidad a los azoles, según puede apreciarse en la siguiente figura:
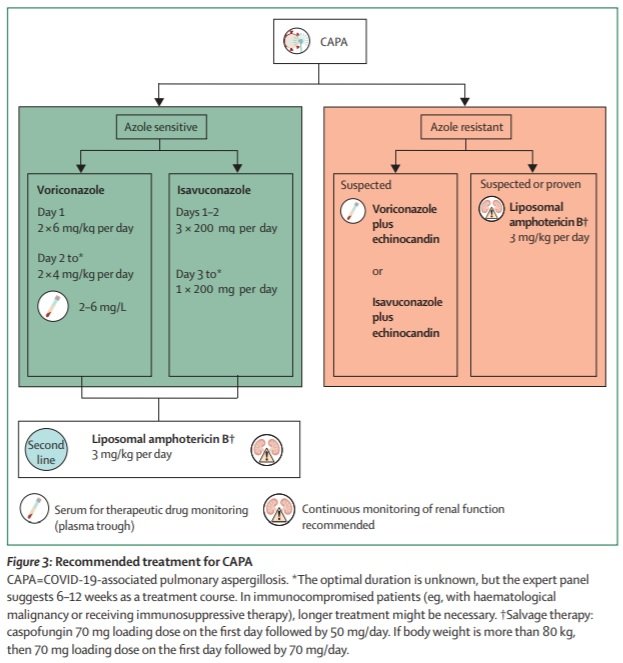
Conclusiones:
- Ante un paciente con antecedentes de neumonía severa por SARS-CoV-2 previa e imágenes pulmonares cavitadas, se plantea un amplio espectro de diagnósticos diferenciales, siendo la tuberculosis una infección frecuente a descartar en la Argentina y otros países de la región.
- Se debe tener en cuenta la inmunidad del paciente y sus comorbilidades, los tratamientos recibidos, los resultados de estudios por imágenes y la obtención de muestras respiratorias para el diagnóstico definitivo.
- En la actualidad, en contexto de la pandemia por SARS-CoV-2, la Aspergilosis Pulmonar asociada a COVID-19 (CAPA) es un diagnóstico diferencial probable a tener en consideración ya que aumenta la mortalidad y empeora el pronóstico de los pacientes con neumonía por COVID-19.
Bibliografía:
- Kosmidis C, Denning DW. The clinical spectrum of pulmonary aspergillosis. Thorax. 2015 Mar;70(3):270-7
- Bassetti M, Azoulay E, Kullberg BJ, Ruhnke M, Shoham S, Vazquez J, Giacobbe DR, Calandra T. EORTC/MSGERC Definitions of Invasive Fungal Diseases: Summary of Activities of the Intensive Care Unit Working Group. Clin Infect Dis. 2021 Mar 12;72(Supplement_2):S121-S127
- Defining and managing COVID-19-associated pulmonary aspergillosis: the 2020 ECMM/ISHAM consensus criteria for research and clinical guidance. Lancet Infect Dis. 2020 Dec 14:S1473-3099(20)30847-1