Caso Clínico #91: síndrome pulmón-riñón
Paciente mujer de 74 años con hipertensión arterial bajo tratamiento con losartán e hidroclorotiazida.
Historia de artritis reumatoidea de larga data por lo que recibió tratamiento con metotrexate durante años hasta el 2018 que se suspendió por inactividad clínica y negativización de autoanticuerpos.
Su enfermedad actual comienza desde hace aproximadamente un año por presentar episodios frecuentes de rinosinusitis sin epistaxis. La semana previa a su internación agrega lesiones purpúricas no palpables en miembros inferiores, fiebre y parestesias «en calcetín» a nivel del pie derecho con progresión posterior a pie izquierdo y ambas manos con limitación para la marcha.
Examen físico de ingreso:
Presión arterial 140/80 mmHg, FC 80 lpm, SpO2 97%, buena perfusión periférica, tiempo de llenado capilar menor a 3 segundos. Petequias en miembros inferiores que no desaparecen a la vitropresión. Buena mecánica ventilatoria con buena entrada de aire bilateral. Abdomen blando, depresible e indoloro.
Examen físico neurológico:
- Paciente lúcida, orientada en 3 esferas, lenguaje conservado.
- Nervios craneanes sin alteraciones.
- Fuerza proximal conservada en miembros superiores.
- Fuerza distal disminuida en miembro superior derecho, conservada en miembro superior izquierdo.
- Disminución de la fuerza a la dorsiflexión de miembro inferior derecho, conservada en miembro inferior izquierdo.
- Hipoestesia en región cubital en palma y dorso de mano derecha.
- Hipoestesia en región dorso plantar lateral de miembro inferior derecho.
- Hipoestesia en región maleolar medial izquierda.
ESTUDIOS COMPLEMENTARIOS:
Laboratorio
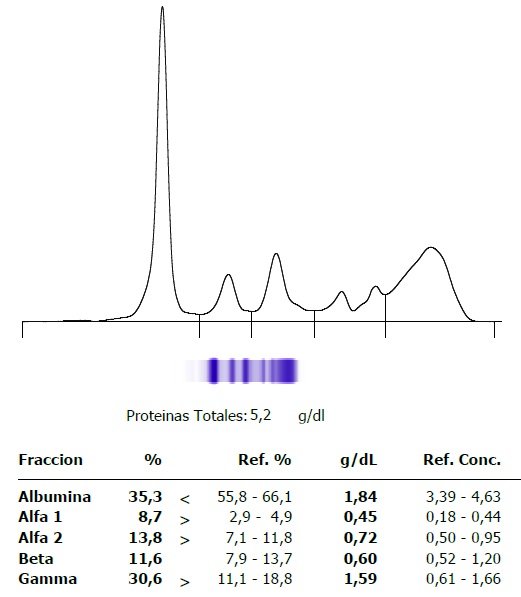
Hto 30% (habitual 40%), Hb 10 g/dl, VCM 85 fl, GB 22.320/mm3 (Eosinófilos 41,2%, 9196/mm3 totales), Plaquetas 413.000/mm3, VSG 99 mm/h, Proteína C reactiva 21,9 mg/dL, 134/4,5/97 mEq/L, Urea 32 mg/dl, Creatinina 0.7 mg/dl, Bilirrubina 0,5 mg/dl, GOT 57 U/L, GPT 44 U/L, FAL 81 U/L, Proteínas totales 7.0 g/dl, Albúmina 2,9 g/dl. Complemento sérico C3 123 mg/dl, Complemento sérico C4 16 mg/dl.
Análisis de orina
pH 7
Color amarillo
Aspecto lig. turbio
Densidad 1000 mg/mL
Proteínas +
Glucosa negativo
Cuerpos cetónicos +
Urbobilinógeno normal
Bilirrubina negativo
Hemoglobina +++
Leucocitos 5-10 / campo
Hematíes 10-20 / campo
Células epiteliales regular cantidad
Spot de proteínas 1,11 g/L
Excreción proteinuria 24 h 504 mg/día
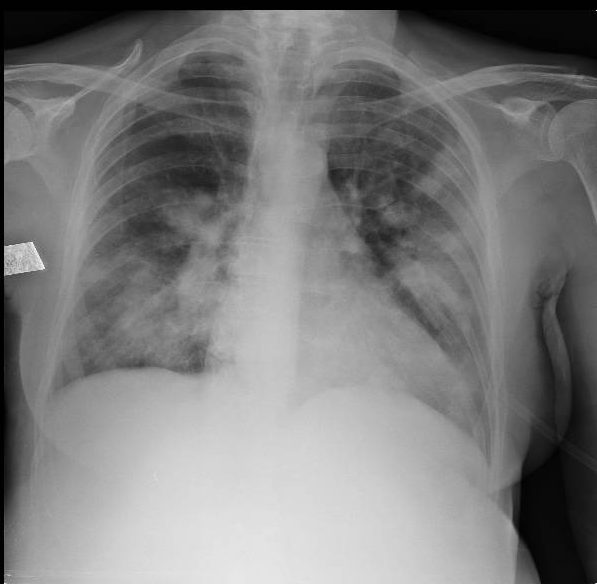
Radiografia de Tórax
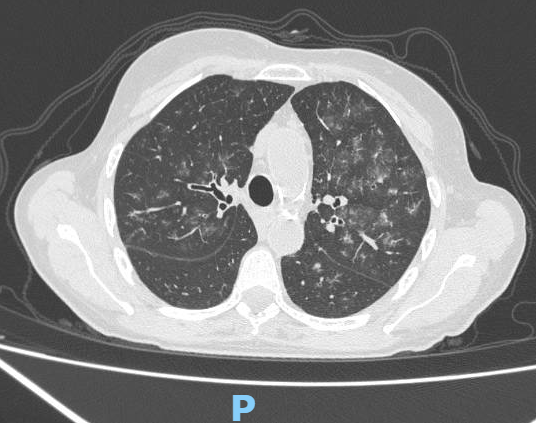
TC de tórax sin contraste
Cultivos
Hemocultivos negativos. Urocultivo negativo. Lavado bronquialveolar sin rescates pero compatible con hemorragia alveolar.
Serologías
HIV negativo, HBsAg neg, Anti-HCV neg.
Autoanticuerpos
ANA negativo, ANCA C negativo, Anticuerpo PR3 (proteinasa 3) negativo, ANCA P positivo, Anticuerpo MPO (mieloperoxidasa) > 100 U/mL
Electromiograma
Neuropatia sensitivo-motora axonal en 4 miembros a predominio distal.
Interpretación diagnósitica y manejo
El cuadro se interpretó como una granulomatosis eosinofílica con poliangeítis (GEPA) en fase de actividad, con compromiso sistémico grave. La marcada hipereosinofilia, asociada a ANCA MPO positivo y afectación neurológica periférica, completaba un perfil clínico e inmunológico altamente sugestivo.
Desde el punto de vista orgánico, la paciente presentó hemorragia alveolar difusa y compromiso glomerular evidenciado por hematuria y proteinuria, configurando un síndrome pulmón-riñón. Aunque no desarrolló injuria renal aguda en ese momento, el sedimento urinario activo indicaba inflamación glomerular en curso.
Se inició tratamiento inmunosupresor con pulsos de corticoides a altas dosis e inducción con ciclofosfamida (1 g).
Ante la progresión a insuficiencia respiratoria aguda hipoxémica con hemoptisis franca, requirió traslado a la unidad de terapia intensiva y conexión a asistencia respiratoria mecánica. Dada la gravedad del cuadro y la persistencia de actividad inflamatoria, se indicó plasmaféresis como terapia complementaria.
A pesar de las medidas instauradas, la evolución fue desfavorable y la paciente falleció dentro de los 15 días de la internación.
Vasculitis asociadas a ANCA
Las vasculitis asociadas a ANCA son enfermedades sistémicas caracterizadas por inflamación necrotizante de vasos de pequeño calibre. En la GEPA, la activación de neutrófilos mediada por ANCA se combina con un componente inflamatorio eosinofílico prominente. El daño capilar resultante explica tanto la hemorragia alveolar difusa como la glomerulonefritis pauci-inmune.
Clínicamente, pueden debutar de forma abrupta con compromiso pulmonar grave. Cuando la hemorragia alveolar se asocia a afectación glomerular —incluso sin deterioro funcional avanzado— se configura el espectro del síndrome pulmón-riñón, cuadro de elevada mortalidad que exige reconocimiento e intervención precoz.
- Infografía sobre el abordaje del los síndromes pulmón-riñón, particularmente en el contexto de cuidados críticos: