La piel que habito #9: paniculitis
Paciente femenina de 43 años con antecedentes de hipotiroidismo, obesidad grado 2, diabetes gestacional y esteatosis hepática.
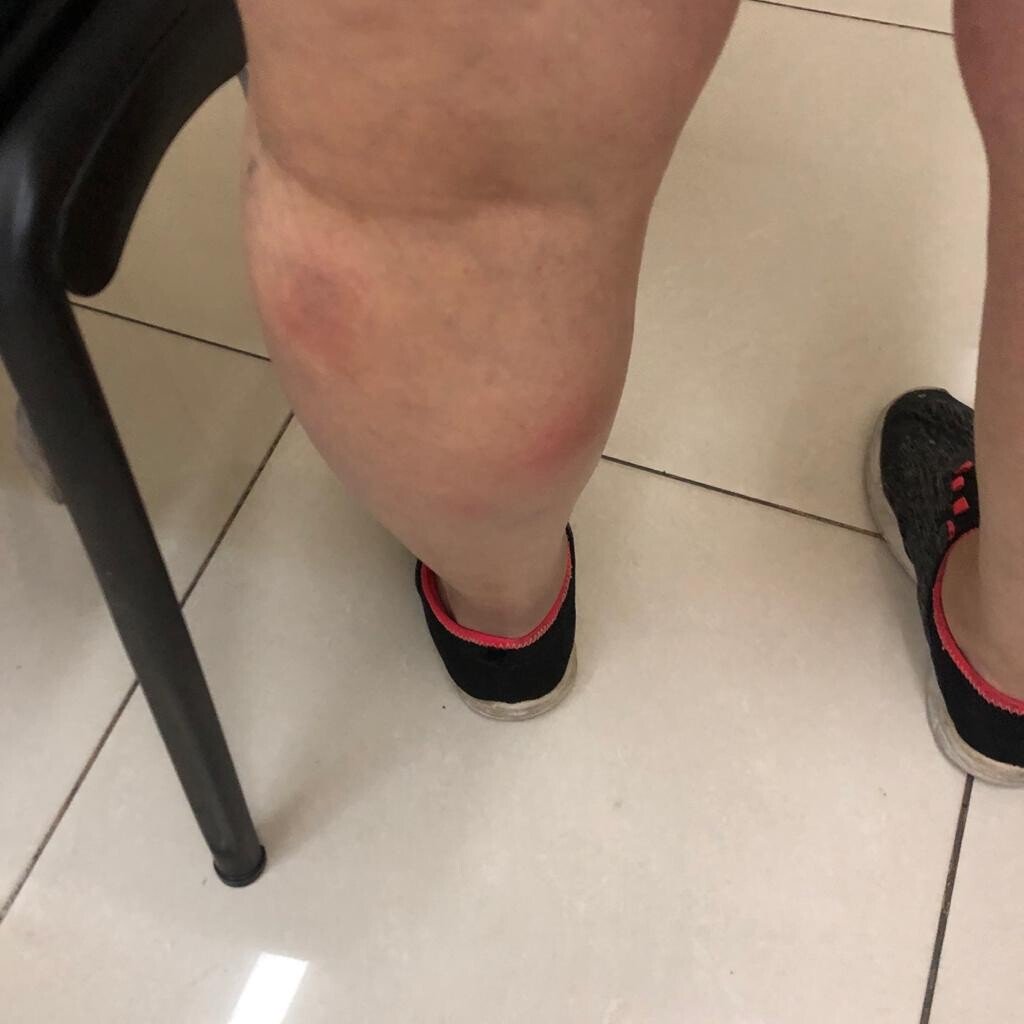
Consulta por cuadro de dos semanas de evolución consistente en la aparición de nódulos indurados y dolorosos con reborde eritematoso en dorso de ambos miembros inferiores, sin asociarse a fiebre ni otros síntomas.


Se realiza laboratorio de guardia con los siguientes resultados: Hto: 36%, GB: 9500 (N:70% – L:14%), Plaquetas: 380.000, Glucemia: 193, VSG: 85, Ionograma: 132/4.4/97, Cr: 0,92, Urea: 26, Hepatograma sin alteraciones.
Como estudios previos (3 meses de antiguedad) la paciente tiene resultado de VDRL negativa y PPD de 9mm.
Considerando que las lesiones son compatibles con paniculitis, ¿cuál es el diagnóstico más probable?
CLICK PARA VER RESOLUCIÓN DEL CASO
Las lesiones fueron interpretadas en primera instancia como forunculosis por lo cual se indicó tratamiento antibiótico con amoxicilina/clavulánico y trimetoprima/sulfametoxazol sin mejoría clínica.
Se plantea diagnóstico presuntivo de sarcoidosis. Se solicita dosaje de enzima convertidora de Angiotensina que resulta de 71 UI/L (VN:8-52)
Se realiza Rx de tórax que evidencia ensanchamiento de hilio pulmonar derecho, por lo que se completa con TAC de tórax que informa: «Trazo denso secuelar con atelectasia laminar en el lobulo inferior derecho. Pequeños nodulillos cisurales siguiendo la cisura oblicua izquierda, Ganglios visibles en los diferentes espacios del mediastino a modo de ejemplo mencionamos en grupo VI, 3A y 2A este ultimo con diámetros de 13 x 16 mm. Se observan también en ambas regiones hiliares particularmente en el hilio derecho de 29 mm de diametro.»
Se realiza biopsia escicional de piel y tejido subcutáneo, siendo remitida para anatomía patológica que informa: «Lesión compatible con Vasculitis Nodular.»
Teniendo como primer diagnóstico de sospecha responder a un cuadro de eritema indurado de Bazin, se inicia tratamiento con 4 drogas antifímicas (Pirazinamida 2 gramos/dia, Etambutol 2 gramos/día, Isoniacida 300 mg/día y Rifampicina 300 mg/ día.)
Presenta mejoría parcial tanto de los parámetros inflamatorios (descenso de VSG y plaquetas) como de las lesiones (habiendo disminuido las lesiones previas, pero aún apareciendo nuevas lesiones de similares características).
Se plantea posibilidad de realizar mediastinoscopía y biopsia ganglionar en un segundo tiempo a los fines de intentar establecer un diagnóstico definitivo.
El eritemia indurado de Bazin se trata de una paniculitis lobulillar o septolobulillar con vasculitis, asociada a una hipersensibilidad al bacilo tuberculoso (tubercúlide). Es una enfermedad crónica, más frecuente en mujeres, consistente en la aparición de placas y nódulos subcutáneos, duros, dolorosos, eritemato violáceos, que aparecen en brotes, localizados preferentemente en la cara posterior de las piernas, con tendencia a la ulceración necrótica y a dejar cicatriz. Rara vez se localizan en los muslos o en los miembros superiores. Pueden ser similares a los del eritema nodoso y confundirse con él. Los hombres se afectan en el 5 al 10% de las ocasiones. La enfermedad, que puede recidivar, tiende a aparecer en épocas frías, durante el invierno y principios de primavera.
La reacción de Mantoux puede ser tan intensa que llegue a ulcerarse. Por ello es aconsejable utilizar el test de la PPD a la dilución 1:10.000. Deben realizarse todas las exploraciones complementarias oportunas para descartar una infección tuberculosa a distancia (historia de contactos, radiografía de tórax, baciloscopia y cultivo de esputos y orina en medio de Löwenstein), aunque en ocasiones no logra ponerse de manifiesto. No sólo se han descrito casos secundarios a afectación tuberculosa pulmonar, sino también debidos a afección renal, nasofaríngea, retroperitoneal o
endometrial, entre otras localizaciones.
Desde el punto de vista histopatológico se observa: a) paniculitis de predominio lobulillar o septolobulillar, focal o difusa, b) infiltrado inflamatorio compuesto por neutrófilos, linfocitos, histiocitos, células de Langherhans y células gigantes de cuerpo extraño, c) necrosis caseosa
del tejido celular subcutáneo; las células adiposas son sustituidas por necrosis fibrinoide y por un tejido eosinofílico caseoso, d) presencia de granulomas tuberculoides que invaden la dermis y e) vasculitis primaria neutrofílica de los vasos septales, sobre todo de vénulas y arteriolas.
Mediante técnicas de ampliación de PCR se ha detectado con alta frecuencia (hasta en el 71% de los casos) ADN de Mycobacterium tuberculosis en las biopsias de las lesiones cutáneas. Los estudios inmunohistoquímicos revelan un predominio de linfocitos T, monocitos, macrófagos y células de Langerhans.
El eritema indurado de Bazin (EIB) y la vasculitis nodular (VN) han creado confusión por su similitud clínica e histopatológica; no obstante, a pesar de que se ha intentado separar ambos cuadros, existe en la actualidad una tendencia a considerarlas como una sola entidad. En general se utiliza el término de VN si la causa es desconocida, y el de EIB cuando está relacionado con la tuberculosis.
El tratamiento del EIB es el mismo de la tuberculosis pulmonar o de cualquier otra localización, generalmente con tres fármacos tuberculostáticos. La VN no tuberculosa se trata con AINEs, corticoides,
tetraciclinas o yoduro potásico, tras haber excluido adecuadamente la posibilidad de tuberculosis.
Bibliografìa:
– Enfermedades Reumáticas – Actualización SVR II Edición