UTI-Club #2: insuficiencia respiratoria hipoxémica
Hombre de 45 años, cursando internación prolongada en UTI por sangrado espontáneo de malformación arterio-venosa cerebral. Postrado, mínimo estado de conciencia, traqueostomizado (pero ya decanulado), alimentado por gastrostomía. En plan de pase a sala general para continuar rehabilitación.
Durante la recorrida de la mañana, el monitor informa SaO2 80% respirando aire ambiente. Al descubrir al paciente, se observan los siguientes movimientos respiratorios (ver video):
Sapira’s Art and Science of Bedside Diagnosis
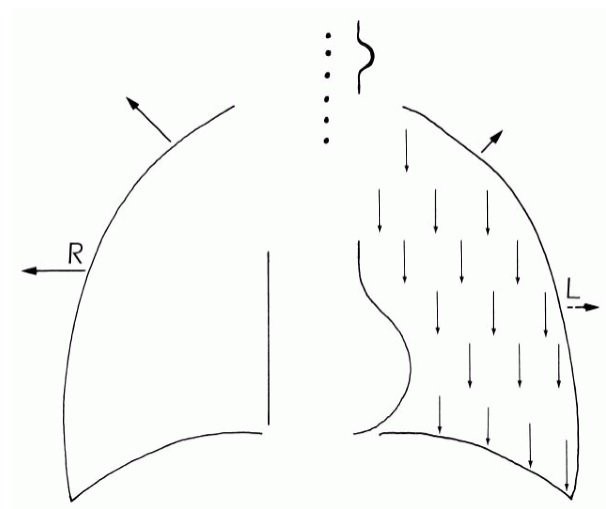
En cuanto a la auscultación pulmonar, presenta abolición del murmullo vesicular en hemitórax izquierdo con matidez a la percusión. Ausencia de egofonía y pectoriloquia. Se observa, además, desviación de la tráquea hacia la izquierda.

Se realizó radiografía de tórax: imagen compatible con atelectasia masiva del pulmón izquierdo (probablemente ocasionada por acumulación de secreciones respiratorias en un paciente postrado).
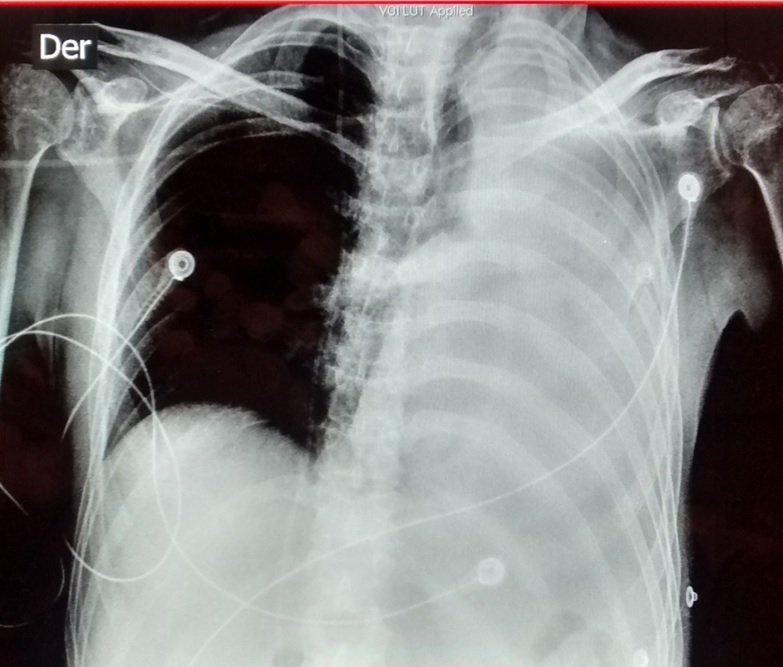
El colapso de los principales segmentos del pulmón (atelectasia lobar aguda) se encuentra entre los problemas más frecuentes de los pacientes en cuidados críticos. Aunque de importantes consecuencias clínicas, el desarrollo de atelectasia es a menudo bastante predecible. En cuanto a las causas, se describen distintos tipos de atelectasias acorde a los mecanismos fisiopatológicos (ver tabla). En el caso descripto, se interpretó una atelectasia de tipo obstructiva por tapones mucosos.
| Tipo | Ejemplo |
| Obstructiva | Tapones mucosos |
| Pasiva (relajación) | Derrame pleural masivo |
| Compresiva | Neumotórax |
| Adhesiva | Depleción/inactivación del surfactante |
| Formas mixtas | Neumonía lobar |
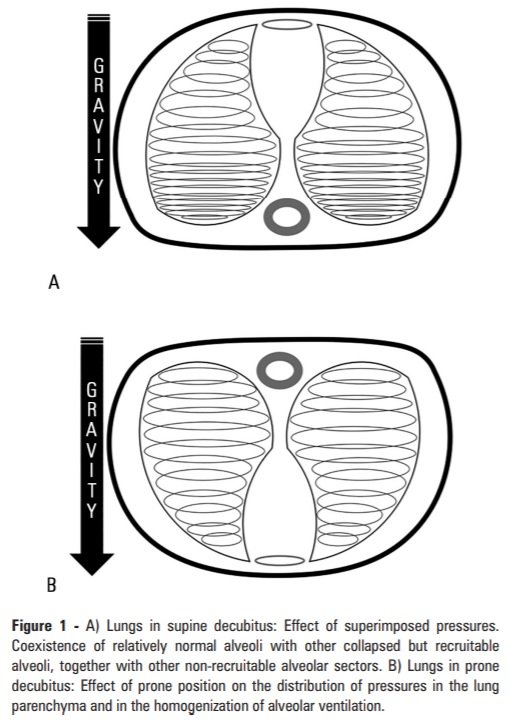
La competencia entre las tendencias del pulmón a colapsar y la pared torácica a expandirse afecta el equilibrio de la capacidad residual funcional (CRF). La CRF cae de manera impresionante en decúbito dorsal debido a las alteraciones en la configuración de la caja torácica pero fundamentalmente por el ascenso diafragmático debido al aumento de la presión abdominal en esta posición.

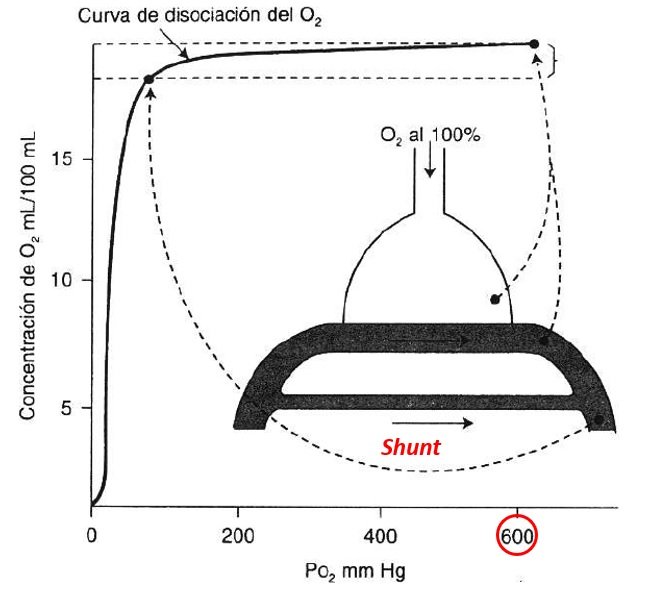
El shunt es el mecanismo de hipoxemia en la atelectasia así como también en el SDRA, la neumonía grave y el edema pulmonar cardiogénico. Se denomina efecto shunt al pasaje de sangre al sistema arterial sistémico sin pasar por áreas pulmonares ventiladas (para realizar la hematosis). La mezcla de sangre venosa (admisión venosa) con sangre oxigenada es el mecanismo más potente de hipoxemia.

El shunt es un grado extremo de alteración V/Q (relación V/Q = 0) pero se lo considera un mecanismo particular de hipoxemia dada las afecciones que lo provocan y su respuesta nula a FIO2 altas. Esto sucede porque la sangre del shunt, que saltea los alvéolos ventilados, no se expone para nada a la PO2 alveolar más alta, de modo que continúa deprimiendo la PO2 arterial. La explicación fisiopatológica es que la curva de disociación del O2 es plana cuando la PO2 es muy alta.
Bibliografía adicional:
– Marini, J. Acute Lobar Atelectasis. CHEST 2019, Vol 155, Issue 5, 1049-58
– Ventilación Mecánica. Libro del Comité de Neumonología Crítica de la SATI, 3ra edición (2018).