UTI-Club #10: ventilación no invasiva para principiantes
Luego de la buena recepción del posteo previo sobre Ventilación Mecánica para principiantes, traemos en esta oportunidad un resumen sobre los conceptos más básicos e importantes acerca de ventilación no invasiva (VNI). Nuevamente, la intención es enfocarnos en aspectos prácticos. pensando en aquel profesional de la salud que jamás estuvo frente a un paciente bajo VNI. Como ya dijimos anteriormente, este posteo podría ser de utilidad para aquellos estudiantes o novatos residentes que dan sus primeros pasos en los cuidados críticos.

INTRODUCCIÓN: ¿qué es la ventilación no invasiva?
La ventilación no invasiva (VNI) persigue el objetivo de ofrecer los beneficios de la ventilación mecánica (que funciona con presión positiva) sin las complicaciones que implica el tubo endotraqueal para lo cual se utiliza una máscara (que se denomina interfaz).
La implementación de la VNI requiere de un ventilador/respirador, el cual puede ser el mismo que se utiliza para la ventilación mecánica invasiva (y que se configura para tal fin), o un ventilador/respirador diseñado únicamente para su uso como VNI. En general, estos últimos suelen ser mucho más pequeños, portátiles e incluso de uso domiciliario.

Los dispositivos de VNI suelen funcionar con distintas modalidades ventilatorias. Las principales son:
– CPAP (continous positive airway pressure)
– BiPAP (bilevel positive airway pressure)
Su descripción y funcionamiento serán explicados más adelante.
Además del respirador/ventilador, se requiere una interfaz (y su respectiva tubuladura). Existen distintos tipos de interfases, siendo las más utilizadas la oronasal, la total face y la máscara nasal. Una interfaz adicional poco utilizada en la actualidad es la escafandra (o helmet). La elección de la interfaz está dada por la disponibilidad y la preferencia del paciente. Es importante que la interfaz coapte adecuadamente con la fisionomía del paciente, cuidando que no haya fuga de aire entre el borde de silicona de la máscara y la piel. El uso prolongado de la misma interfaz puede predisponer a úlceras faciales por lo que se recomienda su rotación periódica en pacientes sometidos a VNI por períodos prolongados.

Las interfases suelen tener aberturas que deben permanecer permeables ya que tienen una acción fundamental. Esas aberturas son la válvula de arrastre y el puerto de exhalación o whisper.

(b) Puerto de exhalación de CO2 (o whisper)
CHEST. 2009;136(3):998-1005
PRIMERA PARTE: ¿cuándo usar (y cuándo no) VNI?
Son múltiples los escenarios clínicos en la utilización de VNI es útil y beneficiosa. Existe fuerte evidencia disponible para implementación de VNI en pacientes con:
- Insuficiencia respiratoria hipercápnica, fundamentalmente en el contexto de exacerbación de EPOC (modalidad BiPAP)
- Insuficiencia respiratoria hipoxémica, en pacientes con edema de pulmón cardiogénico (en ausencia de shock / isquemia miocárdica; modalidad CPAP)
- Infiltrados pulmonares en pacientes inmunocomprometidos
- Post-operatorio de cirugía abdominal
- Retirada (weaning) de la ventilación invasiva
Es imporante destacar que, en el listado anterior, no figuran los pacientes con insuficiencia respiratoria hipoxémica en contexto de neumonía. En este escenario, la bibliografía es controversial acerca del éxito de la implementación de VNI por lo cual no puede recomendarse con alto nivel de evidencia su utilización.
Los criterios para iniciar VNI en un paciente surgen de una combinación entre aspectos clínicos (disnea, taquipnea, signos de aumento de trabajo respiratorio, uso de músculos accesorios, paradoja abdominal) y gasométricos (hipoxemia, acidosis respiratoria). En las recorridas matutinas del Hospital de Rehabilitación Respiratoria María Ferrer, en el barrio de Barracas de la Ciudad de Buenos Aires, se acuñaba un aforismo muy popular: «nunca ventiles gases». En otras palabras, la decisión de iniciar VNI en un paciente no tiene que estar fundada únicamente en el resultado del estado ácido-base, sino en la conjunción de la información gasométrica y una correcta valoración clínica.
En ese sentido, es fundamental revisar si existen contraindicaciones para la implementación de VNI. Las dos situaciones que implican una contraindicación absoluta son el paro cardiorrespiratorio y el paciente en shock o con inestabilidad hemodinámica. Tampoco se aconseja VNI en paciente que están cursando un síndrome coronario agudo y/o una arritmia inestable. Por otra parte, dado que el éxito de la VNI depende en gran parte de la colaboración del paciente, no debería utilizarse en las siguientes situaciones:
- Deterioro del sensorio (Escala de Glasgow < 8) con la excepción de que la causa sea hipercapnia grave
- Agitación psicomotriz / Encefalopatía
- Mal manejo de secreciones respiratorias / hematemesis
- Imposibilidad de coaptación de la máscara (trauma / cirugía facial)
También se contraindica su uso en pacientes que están cursando el post-operatorio reciente de cirugías del tracto respiratorio o digestivo superior.
SEGUNDA PARTE: fisiología básica
Como ya se discutió en el posteo sobre Ventilación Mecánica para principiantes, la ventilación mecánica altera la fisiología normal de la mecánica ventilatoria dada la aplicación de presión positiva.
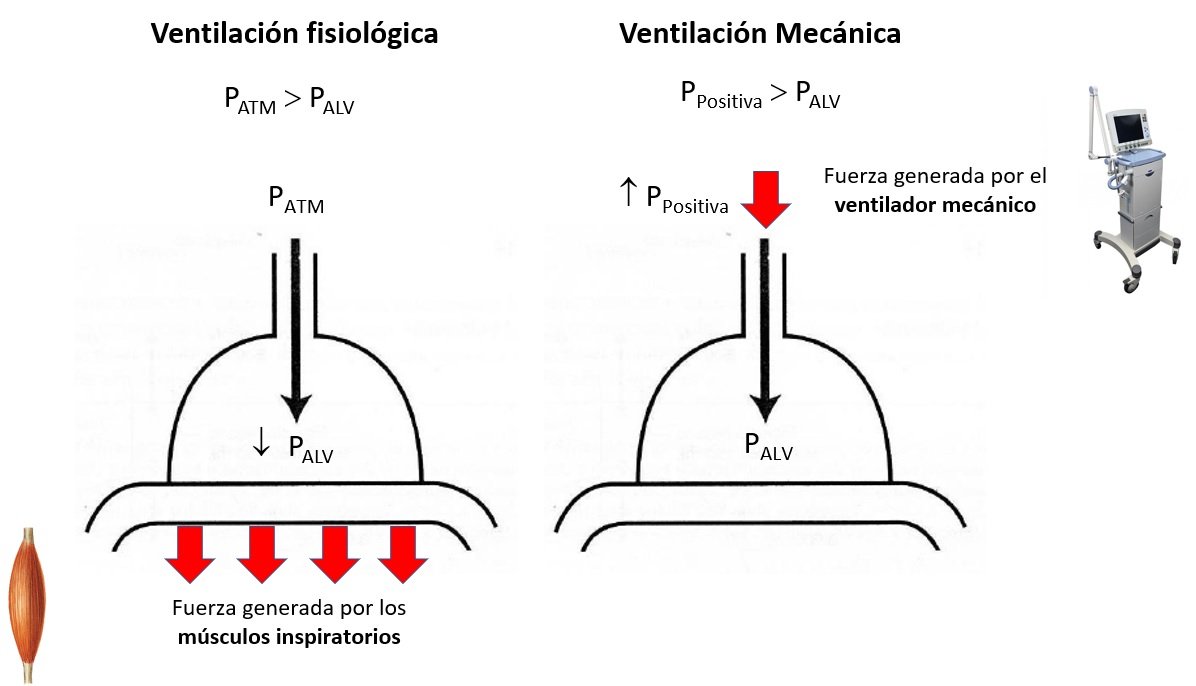
Los efectos fisiológicos sobre el sistema respiratorio y cardiovascular, que se resumen en la siguiente figura, explican los beneficios clínicos que se observa en los pacientes en los que se indica de forma correcta la VNI. Si bien las interacciones cardiopulmonares en el contexto de la ventilación con presión positiva son muy complejas, pueden sintetizarse en las siguientes figuras.
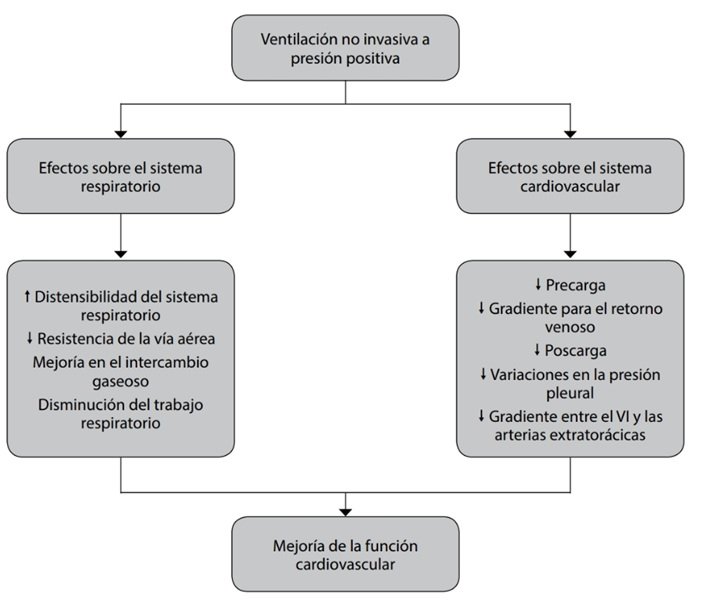
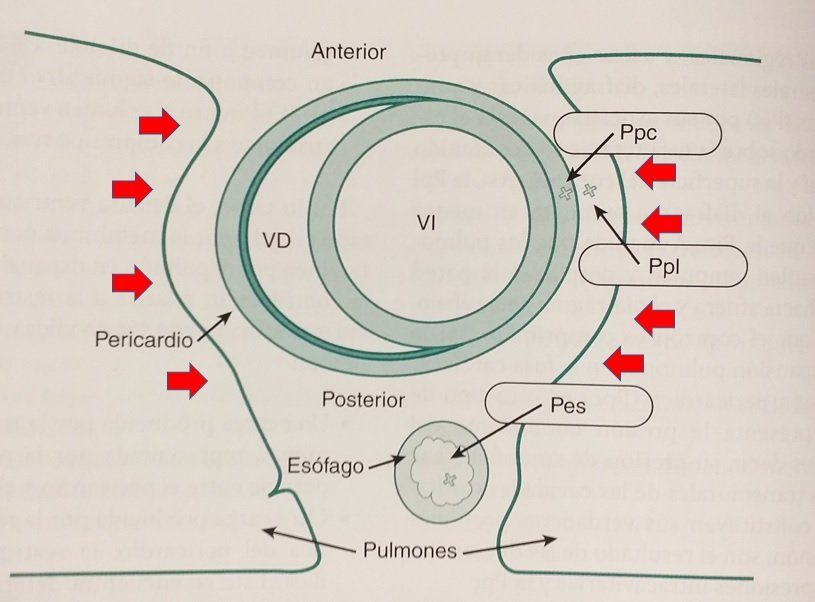
Para profundizar en este tema muy complejo se sugiere consultar aquí:
Intensive Care Med (2009) 35:198–205
Interactions between respiration and systemic hemodynamics:
– Part I: basic concepts
– Part II: practical implications in critical care
Al igual que lo comentado para ventilación mecánica invasiva, no debemos desestimar la posibilidad de que el paciente sometido a VNI desarrolle injuria pulmonar inducida por la ventilación (VILI, por sus siglas en inglés; ventilator-induced lung injury). En el caso puntual de la VNI, el mecanismo de este daño parace estar relacionado con el impulso o drive respiratorio excesivo (ya que los pacientes casi en su totalidad ventilan espontáneamente durante VNI). La ventilación espontánea con un drive respiratorio alto podría inducir una redistribución interna del volumen corriente inspirado generando fuerzas locales perjudiciales. Recientemente, se propuso el concepto de lesión pulmonar autoinfligida por el paciente (P-SILI, por sus siglas en inglés; patient self-inflicted lung injury) para describir todas estas afecciones en las que un drive respiratorio alto inducido por una lesión pulmonar local podría provocar cambios de presión globales o regionales susceptibles de agravar la lesión pulmonar inicial.
TERCERA PARTE: modalidades (CPAP y BiPAP)
Como se mencionó anteriormente, las modalidades ventilatorias más utilizadas en VNI son CPAP y BiPAP.
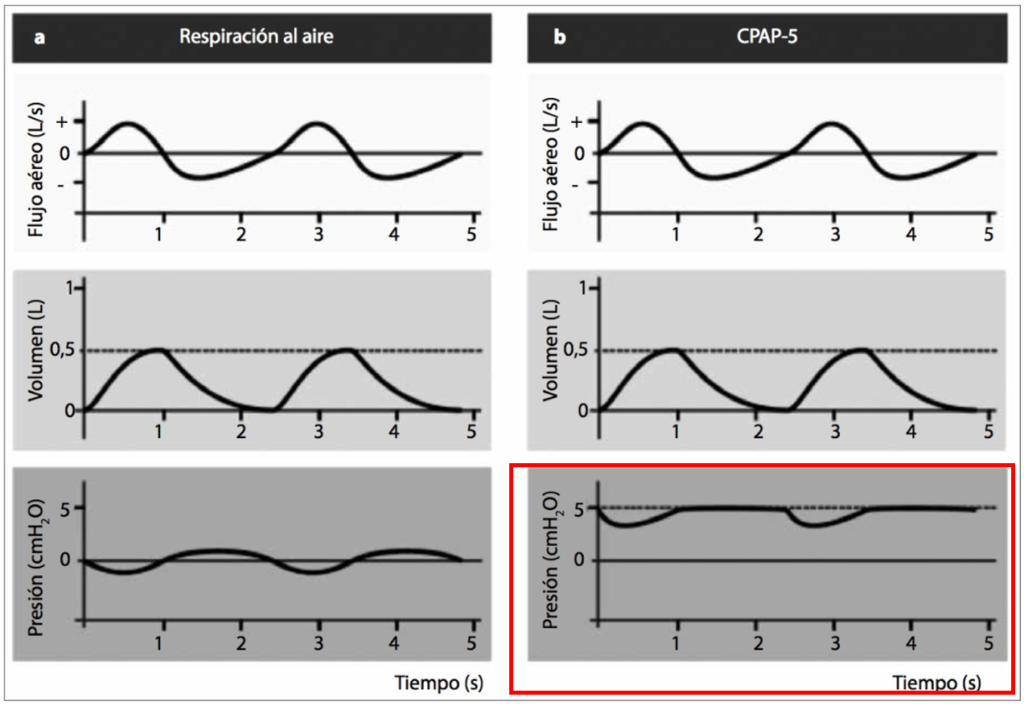
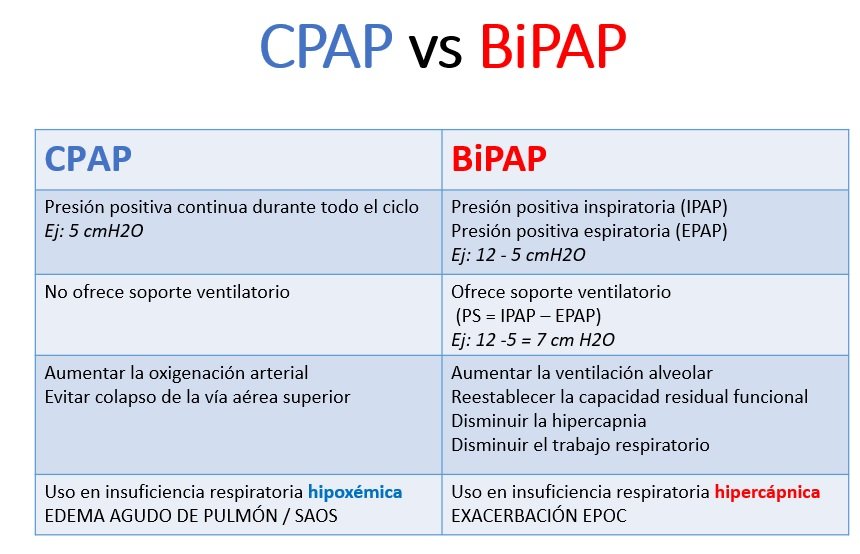
En un paciente sometido a CPAP, se aplica una presión continua positiva al en la vía aérea (ej: 5 cmH2O, como se observa en la figura) que el paciente debe vencer para realizar la ventilación. Sin embargo, al margen del dispositivo utilizado, la CPAP no genera apoyo de presión durante la inspiración y, por tanto, no sustituye ni complementa la inspiración del paciente de modo alguno. Se entiende con ello que todo el trabajo respira- torio lo realizan los músculos del paciente (y es por ello que, en sentido estricto, los especialistas más estrictos no lo consideran una modalidad de ventilación mecánica).
Esa presión positiva se transmite a la vía aérea y a los espacios alveolares. En situaciones de edema pulmonar cardiogénico se generan alteraciones de la mecánica respiratoria, del surfactante alveolar y del intercambio gaseoso (tal como se observa en la figura «a» más abajo) con el consiguiente colapso alveolar y shunt intrapulmonar y el desarrollo de hipoxemia. La aplicación de CPAP y su efecto fisiológico (apertura de unidades alveolares colapsadas y, por ende, disminución del shunt intrapulmonar) sobre estas alteraciones puede observase abajo en la figura «b».

En conclusión, el uso de CPAP en paciente con hipoxemia debido a edema pulmonar de origen cardiogénico ofrece una mejoría sintomática y fisiológica, reduce las tasas de intubaciones, con datos contradictorios con respecto a disminución de la mortalidad.
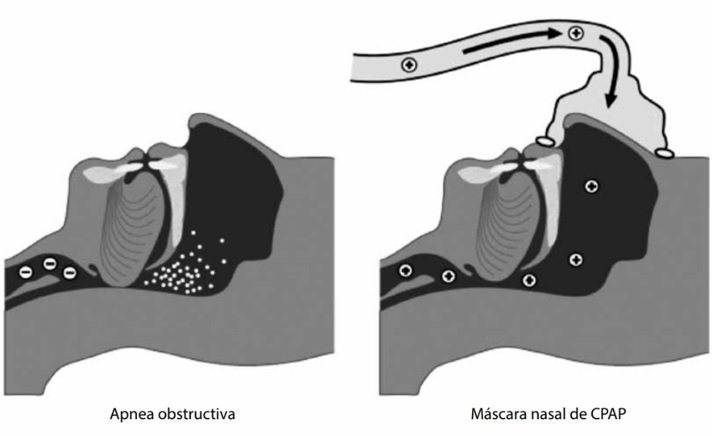
En el ámbito ambulatorio, la modalidad CPAP tiene un rol fundamental en pacientes con síndrome de apneas obstructivas del sueño (SAOS). La presión positiva se aplica a través de máscaras nasales como infertaz y con dispositivos portátiles de uso domiciliario y funciona como un stent neumático que evita el colapso de la vía respiratoria superior, responsable de los fenómenos de apnea obstructiva (ver figura siguiente).
En la modalidad BiPAP, el dispositivo ofrece dos niveles de presión positiva: una inspiratoria (IPAP) y otra espiratoria (EPAP, homologable al valor de CPAP o de PEEP en un paciente bajo ventilación mecánica invasiva). La diferencia entre el nivel de IPAP y el nivel de EPAP se denomina Presión de Soporte (PS). Debe destacarse que la mayoría de los dispositivos que ofrecen esta modalidad cuentan con un backup de frecuencia (es decir, en el caso que el paciente no tenga un adecuado drive inpiratorio, el dispositivo puede comenzar cada ciclo ventilatorio según la frecuencia programada por el operador; en el caso de la modalidad CPAP esto no suele estar presente)

Los objetivos fisiológicos de la presión de soporte son fundamentalmente aumentar la ventilación alveolar, reestablecer la capacidad residual funcional pulmonar y disminuir el trabajo respiratorio. En concreto, la aplicación de presión positiva binivelada (BiPAP, presión soporte) se utiliza en pacientes con insuficiencia respiratoria hipercápnica, especialmente en aquellos pacientes con exacerbación de EPOC. En este contexto clínico, se observa una disminución tanto de la tasa de intubaciones, el tiempo de internación como de la mortalidad, además de ofrecer una mejoría sintomática y fisiológica.
A continuación, se ofrece una cuadro comparativo de ambas modalidades.
BONUS TRACK: VNI Y COVID-19
En el contexto actual de la pandemia por COVID-19, surge el interrogante sobre la aplicación de VNI en este grupo de pacientes. Un trabajo recientemente publicado en marzo 2020, comparó la distancias de dispersión de aerosoles (en cm) entre diversas modalidades tratamiento con oxigenoterapia. En la figura puede observarse que con la implementación de VNI se obtiene una aerosolización de aproximadamente 90 cm, lo cual confiere un riesgo muy elevado de contagio por COVID-19. De hecho, su utilización obliga a que el personal de salud utilice el equipo de protección personal (EPP) con barbijo N95. Por el mismo motivo tampoco se recomienda nebulizar a los pacientes con COVID-19. La máscara con reservorio es de elección para la oxigenoterapia en estos pacientes.
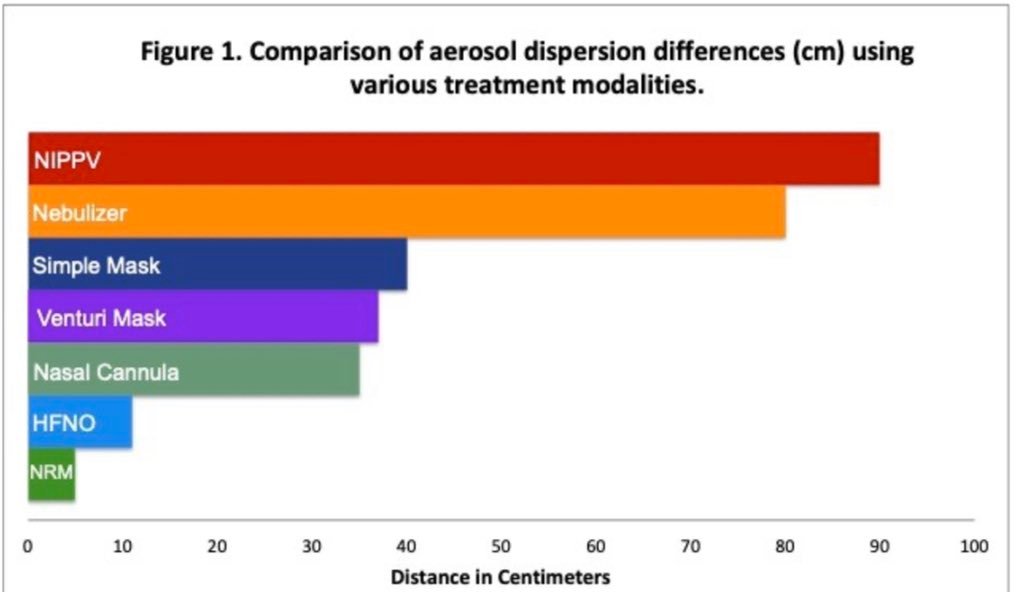
HFNO: high-flow nasal cannula (cánula nasal de alto flujo)
NRM: non-rebreather mask (máscara con reservorio)
Por otra parte, la utilización de la escafandra (o helmet) como interfaz en un estudio ha demostrado ser más segura que otros modelos. La distancia de dispersión máxima medida desde la interfaz del cuello del helmet fue de 2,7 cm. De hecho, en zonas como Bergamo, Italia, donde la capacidad de las terapias intensivas (y de los ventiladores mecánicos) se ha visto completamente sobrepasada, se ha utilizado el helmet en un intento de ofrecer soporte ventilatorio a los pacientes con COVID-19 intentando disminuir al mínimo el contagio al personal de salud.

https://www.businessinsider.com/video-tour-coronavirus-icu-ward-bergamo-italy-worst-apocalyptic-2020-3
Bibliografía sugerida:
– Ventilación mecánica: Fisiopatología respiratoria aplicada, 1er Ed. 2017
– Ventilación mecánica: Libro del Comité de Neumonología Crítica de la SATI, 3ra Ed. 2018
– L. Brochard; Ventilation-induced lung injury exists in spontaneously breathing patients with acute respiratory failure: Yes; Intensive Care Med (2017) 43:250–252
– Respiratory support for adult patients with COVID-19. JACEP Open. 2020;1–7
– Videos in Clinical Medicine NEJM: Noninvasive Positive-Pressure Ventilation