Caso Clínico #15: hipoalbuminemia en estudio
Mujer de 85 años. Antecedentes de reemplazo de cadera y rodilla con episodios de retención aguda de orina por lo que realiza cateterismo intermitente. Además tiene fibrilación auricular por lo que está anticoagulada.
Comienza su enfermedad actual con edemas en MMII hasta raíz de muslos, simétricos, signos de derrame pleural a predominio izquierdo. Sin signos de ascitis ni ingurgitación yugular.
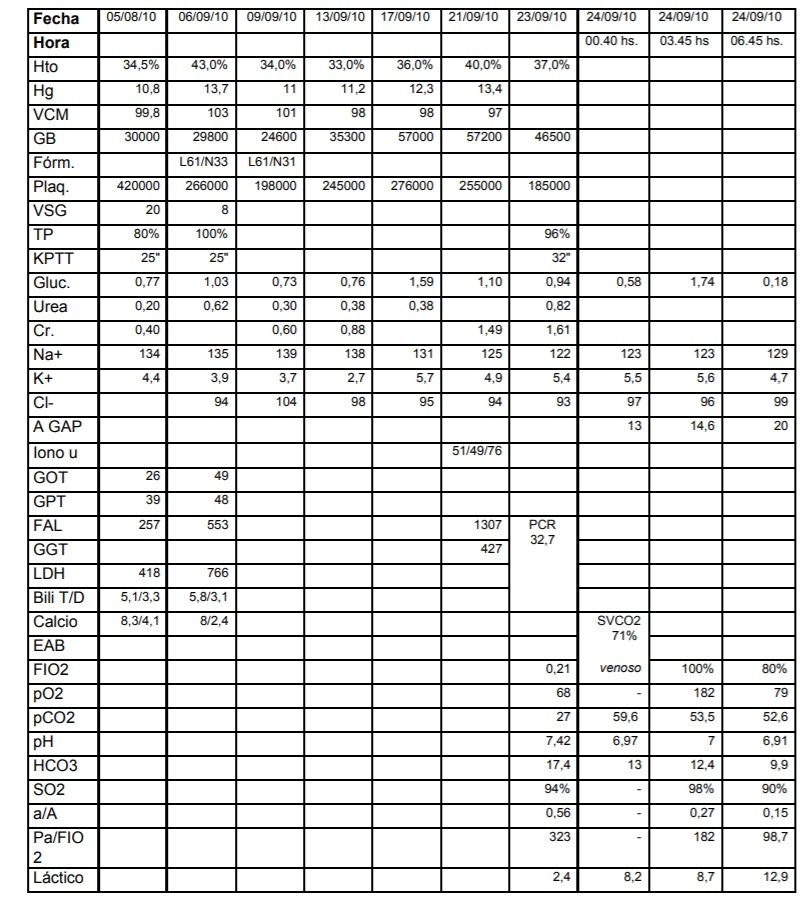
Laboratorio con Hb 11 g/dl, VCM 85 fl, GB 10720/mm3, (Neu 81,1%), Plaq 326000/mm3, 135/3,8/93, Cr 0,6 mg/dl, VSG 90 mm/h, PCR 60.
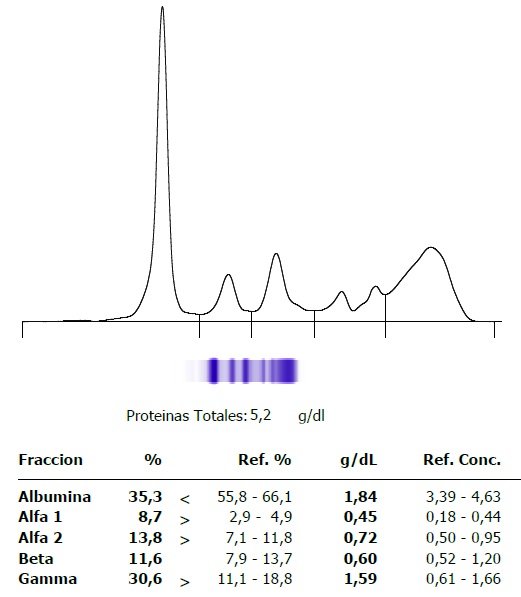
Proteinograma electroforético con proteínas totales 5.2 g/dl, marcada hipoalbuminemia (ALB 1,84 g/dl) y discreta hipergammaglobulinemia de tipo policlonal. Perfil férrico: Ferremia 29 ng/ml, Ferritina 212 ng/ml, Sat 20%, TIBC 166 ug/dl. B2 microglobulina: 4154 ug/L (elevada).
FAN + 1/80 patrón nuclear homogéneo.
ClCr 74,5 ml/min, proteinuria 0,20 g/24 hs.
ETT: con FSVI normal, IT moderada con PSAP 56 mmHg.
Se realizó toracocentesis de derrame pleural: se obtuvo un líquido ligeramente turbio, amarillo, pH 7.51, glucosa 84 mg/dl, LDH 529 U/L, Proteínas 2,1 g %, Leucocitos 700/mm3 (neutrófilos 40%, linfocitos 60%). Cultivo negativo.
Se solicitaron VEDA y VCC, sin hallazgos de importancia. Se tomó biopsia de 2da porción duodenal y se resecó un pólipo colónico (patología pendiente).
Se planteó el diagnóstico de enteropatía perdedora de proteínas. Se realizó esteatocrito con resultado normal (menor al 3%). Se solicitó elastasa y dosaje de alfa-1 antitripsina en materia fecal con resultados pendientes.
¿Diagnóstico presuntivo? ¿Qué estudios complementarios adicionales serían útiles para establecer un diagnóstico?
El caso hasta aquí presentado no tiene diagnóstico definitivo. Se invita a los miembros del foro a participar de la discusión y plantear hipótesis diagnósticas.







Les parece adecuado descartar angioedema por déficit de C1q inhibidor?
Hola,
Creo que debemos comenzar el enfoque diagnóstico pensando en las distintas causas de hipoalbuminemia. Está claro que no cumple criterios para síndrome nefrótico. Tampoco impresiona tener una enfermedad hepática. Distintos escenarios clínicos «pro-inflamatorios» cursan con hipoalbuminemia, así como distintos tipos de cáncer o estados post-trauma (https://onlinelibrary.wiley.com/doi/epdf/10.1002/jpen.1451).
Esta paciente tiene parámetros de inflamación elevados sin una causa obvia o evidente. Allí es donde el diagnóstico de la enteropatía perdedora de proteínas surge como un diagnóstico atractivo. El diagnóstico definitivo se establece con un clearence elevado de alfa-1 antitripsina, test que requiere juntar materia fecal durante 24 horas y una muestra sérica simultánea.
El cálculo se realiza de la siguiente manera:
Clearence de Alfa-1 antitripsina =
(volumen de materia fecal) x (alfa-1 antitripsina en materia fecal) / (alfa-1 antitripsina sérica)
De confirmarse esta diagnóstico, quedaría pensar en la etiología específica (enfermedad gastrointestinales erosivas vs no erosivas; enfermedad con obstrucción linfática).
Sin embargo, más allá del diagnóstico final creo que sería muy pertinente consultar con especialista en Metabolismo a los fines de optimizar el aspecto nutricional.
En cuanto al déficit de C1q inhibidor… por qué se piensa en dicho diagnóstico?
Saludos!
Surge la posibilidad de angioedema al no encontrar causa para un estado inflamatorio q justifique la hipoalbuminemia y consecuente edema, pero coincido en q no presenta cuadro clínico compatible.
En caso de obtener resultados compatibles con enteropatia perdedora de proteínas planteo estudio mediante enteroTAC o endocapsula, sospechando enfermedad de int delgado como por ej linfangiectasia
No correspondería biopsia peroral de yeyuno, si la presunción es una patología difusa del intestino delgado (inflamatorias, infecciosas, tóxicas, metabólicas…neoplasicas). Quizás centrarse en un solo diagnóstico atractivo tiene costos de oportunidad. Para mi educación médica continua, pregunto humildemente cómo se descartó S nefrotico: me perdí datos de proteinuria? Saludos cordiales, muy bueno!
Proteinuria 0,2g en 24 hs
Post previo: faltó signo interrogación al final de primera oración. Disculpas!
Hola,
las causas de hipoalbuminemia son, globalmente, dos: 1. déficit en su síntesis, y 2. Pérdida de albúmina ya sintetizada. Las causas de 1. a su vez pueden dividirse en dos grupos: 1a. malnutrición proteica («no hay materia prima para fabricarla») y 1b. Disfunción en la síntesis hepática («no anda la fábrica»). Las causas de 2, a su vez, son 2a. pérdida renal (síndrome nefrótico, todas sus causas), y 2b. pérdida entérica (rara vez se piensa en esto).
Concuerdo en que no parece haber pérdida renal en base a la proteinuria. Podría explorarse la posibilidad de disfunción hepática. Cómo está la bilirrubina? Las plaquetas son normales, y eso es reconfortante. Es importante esta posibilidad porque la paciente presenta marcadores de inflamación sin explicación, incluyendo gamapatía policlonal. Las infecciones crónicas por HBV y HCV pueden hacer eso.
La paciente es mayor, y esta pobalción tiene riesgo nutricional. Quizás un nivel de prealbúmina sería útil.
Concuerdo con evaluar la posibilidad de enteropatía con pérdida de proteína, pero me cuesta unir ese diagnóstico con los marcadores inflamatorios en la ausencia de síntomas gastrointestinales como diarrea crónica.
Saludos, y gracias por compartir
Hola
Pensando en causas que justifiquen la hipoalbuminemia, la albumina también es un reactante de fase aguda «negativo». Esto acompaña la VSG y PCR elevadas. Si bien el valor de albumina es MUY bajo, es coherente con el resto de los parámetros de inflamación.
Por otro lado me parece que si tiene derrame pleural bilateral, podríamos tener liquido de ambos lados, con citologia, ya que no queda clara la causa de dicho derrame. Solo cumple un criterio para trasudado (Pt derrame/Pt serica).
Sabemos la LDH serica?
La paciente bajo de peso?
También me gustaría conocer otros parámetros nutricionales (recuento linfocitario, perfil lipídico)
Saludos!