Caso Clínico #40: injuria renal y síntomas B
Paciente mujer de 67 años, con sobrepeso.
Antecedentes de EPOC e HTA con mala adherencia al tratamiento farmacológico.
Relata historia de dorsolumbalgia, sudoración nocturna y pérdida de peso de aproximadamente 10 kg en los últimos 2 meses.
Internación reciente por hemorragia digestiva en contexto de consumo de AINEs. VEDA con úlceras gástricas múltiples en cuerpo y antro Forrest IIC y una de más de 20 mm Forrest Ib. Realizó tratamiento endoscópico.
Consulta actualmente por presentar progresión de la dorsolumbalgia agregando tos seca y disnea progresiva hasta clase funcional IV de 48 hs de evolución.
Examen físico de ingreso:
TA 180/80 mmHg, FC 130 lpm (regular), T 37,2°C, FR 30 x min, SO2 93% (aa).
Paciente en regular estado general, frialdad en miembros inferiores, tendencia a la somnolencia, regular mecánica ventilatoria con respiración costo-abdominal y espiración prolongada. Se auscultan rales gruesos espiratorios en ambos campos pulmonares.
ESTUDIOS COMPLEMENTARIOS:
Laboratorio
Hto 25%, Hb 8,5 g/dl, GB 5668 (Neu 44%, Linf 31%), VCM 83,4 fl, HCM 28,5 pg, VSG 50 mm/h, TP 77%, KPTT 30″, Plaq 100.000/uL
EAB (FIO2 0,21): pH 7,35, pO2 74,4, pCO2 39,5, EB -3,8, HCO3 21,4, SO2 93,7%
PCR 82,9 mg/L, Glucemia 99 mg/dl, Urea 124 mg/dl, Cr 3,7 mg/dl, 140/4/104 mEq/l, Lactato 3,7 mmol/L, Bilirrubina 1/0,3 mg/dl, GPT 25 U/L, GOT 27 U/L, FAL 77 U/L, LDH 1198 U/L
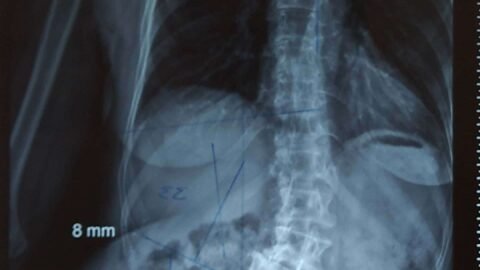
Radiografia de Tórax

AngioTC de Tórax con protocolo para TEP
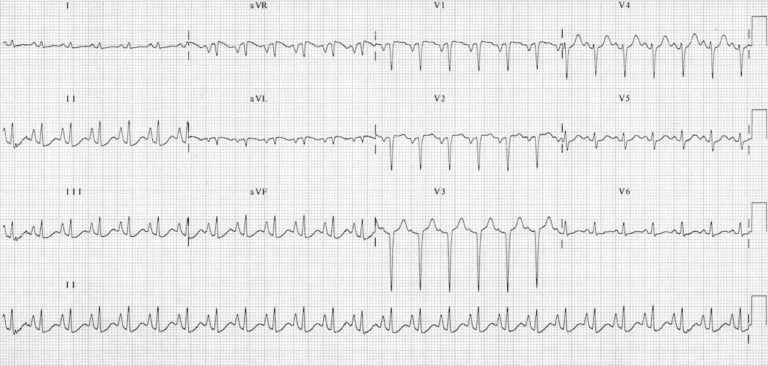
Electrocardiograma
Hisopado SARS-CoV-2
No detectable
¿Cuál es el diagnóstico presuntivo?
CLICK PARA VER RESOLUCIÓN DEL CASO
Se internó en terapia intensiva con diagnóstico inicial de exacerbación de EPOC con requerimientos de ventilación no invasiva. Sin embargo, por mala tolerancia requirió intubación orotraqueal y conexión a asistencia respiratoria mecánica recibiendo, además, antibioticoterapia de amplio espectro.
Por otra parte, se planteó el diagnóstico de síndrome linfoproliferativo dada la sintomatología referida («síntomas B») asociado a un valor elevado de LDH y la evidencia de adenopatías mediastinales y axilares en la TC de tórax. Se solicitó una ecografía abdomen que evidenció esplenomegalia de 200 mm (la cual había pasada inadvertida al ingreso) y un dosaje de beta2-microglobulina con un valor elevado de 15,098 ug/L.
Llamó la atención en el laboratorio de ingreso el elevado valor de creatinina (Cr 3,7 mg/dl, para previas normales). En el contexto del síndrome linfoproliferativo en estudio se solicitaron parámetros de lisis tumoral: ácido úrico 16,5 mg/dl, Calcio total 7,9 mg/dl, Fósforo 3 mg/dl. Se interpretó el cuadro clínico como un síndrome de lisis tumoral espontáneo iniciando tratamiento con febuxostat junto a una vigorosa hidratación endovenosa.
En cuanto al estudio del síndrome proliferativo, se realizó una punción de médula ósea que resultó seca («dry tap«). Posteriormente, se obtuvo citometría de flujo de sangre periférica que confirmó el diagnóstico de leucemia/Linfoma de Burkitt. Se indicó tratamiento quimioterápico pero la paciente tuvo una mala evolución y falleció durante la internación.
El síndrome de lisis tumoral (SLT) es una emergencia oncológica que consiste en la liberación de material intracelular (potasio, fosfato y ácidos nucleicos, cuyo catabolismo produce ácido úrico) a partir de la destrucción de células malignas. Suele estar asociado a patologías oncohematológicas tanto en adultos como en niños pero también puede presentarse en pacientes que presentan tumores sólidos.
Las complicaciones más comunes del SLT comunes incluyen arritmias y convulsiones, que son causadas por la hipocalcemia y/o la hiperpotasemia resultantes, además de injuria renal debido a la hiperuricemia e hiperfosfatemia resultantes.
El diagnóstico puede establecerse según los criterios propuestos por Cairo y Bishop en 2004.
Existe un subtipo, denominado SLT espontáneo, que consiste en la destrucción rápida de células malignas que se lisan espontáneamente sin ninguna intervención terapéutica (tales como quimioterapia, radioterapia o inmunoterapia) que pueda inducir potencialmente la destrucción celular masiva. Este subtipo ha sido descripto en la literatura en pacientes con tumores linfoides agresivos (tales como el linfoma de Burkitt, que es el caso de la paciente descripta anteriormente) pero también se ha observado en otras patologías oncohematológicas como las leucemias agudas.
Es fundamental identificar a los pacientes con alto riesgo de desarrollo del SLT para instrumentar una profilaxis adecuada. Se debe asegurar una vigorosa hidratación parenteral con el objetivo de lograr una diuresis aproximada de 100 ml/h y así evitar la precipitación de los cristales de ácido úrico. Además, existen drogas hipouricemiantes tales como el allopurinol, el febuxostat (ambos inhibidores de la xantina oxidasa) y la rasburicasa (fármaco recombinante de la urato oxidasa, enzima ausente en humanos). La alcalinización de la orina no se recomienda dado que, si bien reduce la precipitación de los cristales de ácido úrico, predispone a la precipitación de los precursores bioquímicos del ácido úrico.
A continuación, puede verse una imagen que resume el metabolismo de las purinas con los sitios de acción de los principales fármacos utilizados en el SLT:

Bibliografía:
– Current understanding of tumor lysis syndrome. Hematological Oncology, 2019;1–11
– Guidelines for the management of tumour lysis syndrome in adults and children with haematological malignancies on behalf of the British Committee for Standards in Haematology. British Journal of Haematology, 2015, 169, 661–671
– Acute Tumor Lysis Syndrome, A Review of 37 Patients with Burkitt’s Lymphoma; Am J Med, 1980 Apr;68(4):486-91