Caso Clínico #73: shock distributivo
Paciente de unos 70 años con diagnóstico de mastocitosis cutánea (biopsia con infiltrado mastocitario realizada hace 30 años) e infecciones urinarias a repetición en contexto de cirugía por hiperplasia prostática benigna.
Consulta al servicio de emergencias por presentar fiebre y somnolencia. En la evaluación inicial, se constata hipotensión arterial (80/40 mmHg) sin respuesta a fluidoterapia por lo que se indica infusión de vasopresores. Laboratorio con ingreso con GB 12.350 (90% neutrófilos), Creatinina 2,19 mg/dl, Bilirrubina 1,9 mg/dl, pH 7,33, pCO2 39 mmHg, HCO3 20 mEq/L, Lactato 9 mMol/L. Se toman hemocultivos, se inicia antibioticoterapia y se decide su internación en unidad de Terapia Intensiva por diagnóstico de Shock Séptico con probable foco urinario (SOFA Score al ingreso 8 puntos).
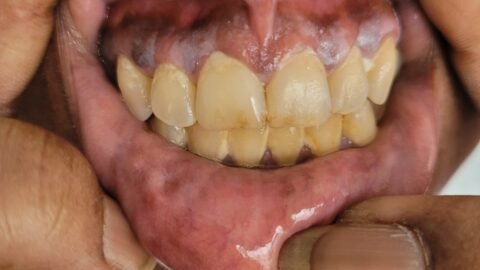
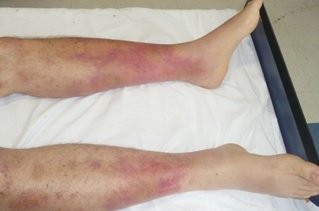
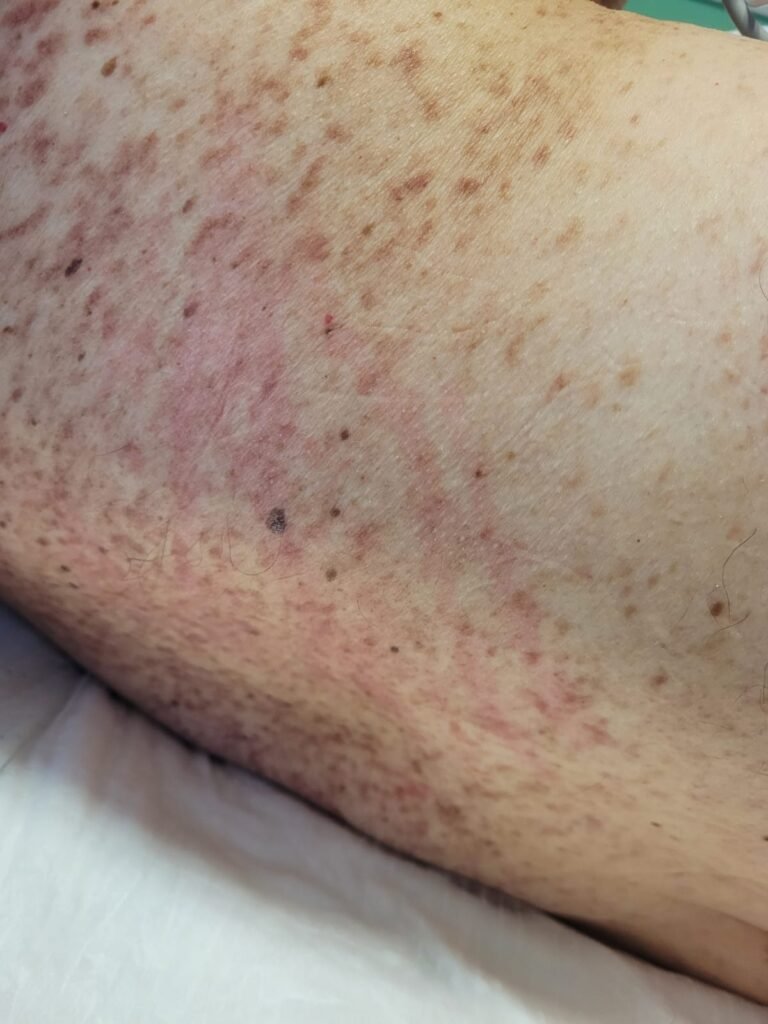
Al ingreso en terapia intensiva, llaman la atención los siguientes hallazgos al examen físico (ver imágenes):
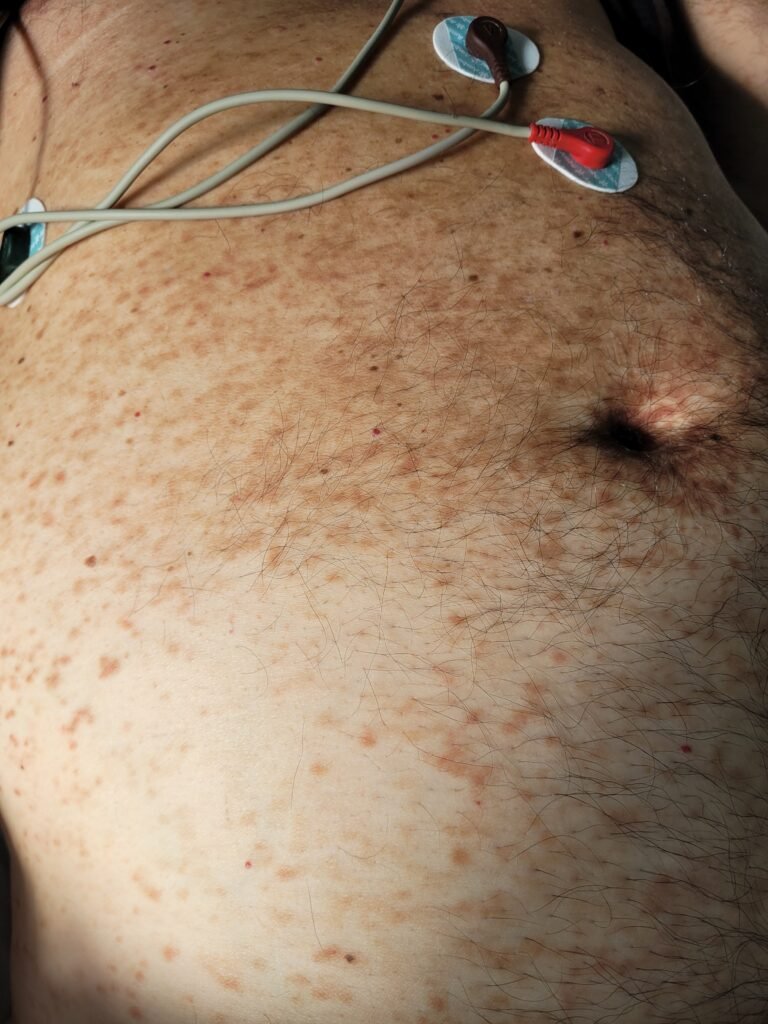
A pesar del mal estado general que presentó al ingreso, el paciente evolucionó favorablemente en pocos minutos. SOFA Score a las 24 h 0 puntos. Laboratorio control con Lactato 4 mMol/l. Hemocultivos negativos, Urocultivo con desarrollo de E. coli multisensible. Ecografía abdominal con esplenomegalia de 132 mm.
En la anamnesis dirigida, el paciente relata que tuvo varios episodios similares en el último año, siempre interpretados como infecciones urinarias, que resolvieron en menos de 24 h luego del inicio de antibioticoterapia. Además, en relación a las lesiones cutáneas, afirma que «cada vez que me acerco a la parrilla cuando hago un asado se me pone roja la piel» (signo de Darier; reproducido en la tercera imagen de la galería como enrojecimiento de la piel luego del rascado).
En relación al cuadro clínico planteado, se pensaron diagnósticos alternativos de Shock distributivo como mecanismo fisiopatológico preponderante diferentes al Shock séptico. Dado el antecedente de mastocitosis cutánea se planteó el diagnóstico de síndrome de activación mastocitaria interpretando que el rubor y el colapso vascular se produzcan por una respuesta idiosincrática a dosis bajas de AINEs (el paciente había tomado dipirona en su casa antes de consultar).
Se solicitó dosaje de triptasa plasmática con resultado elevado (95.8 ug/L). Al alta, se indicó seguimiento por especialista en alergia e inmunología por diagnóstico de mastocitosis sistémica con episodios repetidos de anafilaxia por lo que se indicó tratamiento con levocetirizina 10 mg (a la noche), plan de acción con EPIPEN® y realización de punción aspiración con biopsia de médula ósea con detección de mutaciones en el gen c-kit.
La mastocitosis sistémica es una afección hematológica poco común (prevalencia estimada 1/10.000) caracterizada por una mayor proliferación y acumulación incontrolada de mastocitos en varios órganos, incluidos la piel, la médula ósea, el hígado, el bazo y el tracto gastrointestinal. Las manifestaciones clínicas incluyen anemia, dolor abdominal, prurito, rubor facial y corporal y reacciones anafilactoides. Al examen físico, a menudo se observan hepatoesplenomegalia, linfadenopatías, telangiectasias y signos de anemia. La gravedad y el curso de la enfermedad pueden variar mucho según el grado de infiltración de mastocitos y la disfunción orgánica resultante. La mastocitosis sistémica suele seguir un curso indolente a lo largo de varios años (alrededor de 30 años según grandes bases de datos) lo que a menudo dificulta su distinción de otras enfermedades. El diagnóstico se basa en la combinación de una serie de hallazgos clínicos, serológicos (medición de triptasa sérica) e histológicos (biopsia; una mutación puntual en el gen c-kit, que causa la sustitución de ácido aspártico por valina, se encuentra en múltiples linajes celulares en pacientes con mastocitosis).
Puntos de aprendizaje:
- En el shock distributivo (cuya causa más común es la sepsis) la afección fisiopatológica principal se encuentra en la disminución de la resistencia vascular periférica y en la alteración de la extracción tisular de oxígeno. Habitualmente, el gasto cardíaco suele ser alto por lo que es un tipo de shock conocido en la jerga como «shock caliente». Diagnósticos alternativos al séptico de shock distributivo son la anafilaxia (como el caso descripto), la pancreatitis aguda, el shock neurogénico y la insuficiencia suprarrenal aguda.
- La urticaria pigmentosa (ver segunda imagen de la galería) es la manifestación más común de mastocitosis cutánea y consiste en lesiones típicas que aparecen como máculas o pápulas de color rojizo a marrón oscuro esparcidas por todo el cuerpo. El signo de Darier se refiere a la «urticación» (aparición de un halo eritematoso) que se produce como respuesta al roce o rascado de estas lesiones.
- Las elevaciones de los niveles de triptasa sérica implican activación mastocitaria en una reacción sistémica y son particularmente informativos para el diagnóstico de anafilaxia con episodios de hipotensión. Sin embargo, debido a la corta vida media de la triptasa, se suelen detectar niveles elevados dentro de las 4 h siguientes a una reacción sistémica. Por otra parte, las reacciones anafilácticas a los alimentos característicamente no se asocian con elevaciones de la triptasa sérica.
Bibliografía:
– Harrison’s Principles of Internal Medicine. 19th Ed. Chapter 376: Allergies, Anaphylaxis, and Systemic Mastocytosis
– Circulatory shock. N Engl J Med. 2013 Oct 31;369(18):1726-34
– Case report: The devil was hidden in the mastocytes – an unusually fulminant case of indolent systemic mastocytosis in a 45-year-old patient, missed for almost 20 years. Front Immunol. 2023 Feb 10;14:1134587
– Darier Sign: A Historical Note. Arch Dermatol. 2002;138(9):1253–1254