La vida del paciente trasplantado #12: neutropenia febril
Paciente hombre de 65 años. Oriundo de Paraguay, residente en la Provincia de Buenos Aires (Argentina).
Enfermedad renal crónica terminal por poliquistosis renal.
Trasplante renal donante cadavérico (donante con serología para Chagas positiva) en noviembre del 2019. Inducción con timoglobulina. Recuperación tardía de la función renal con requerimientos de varias sesiones de hemodiálisis postrasplante. Inmunosupresión de mantenimiento: prednisona, micofenolato y belatacept. Creatinina al alta 6,5 mg/dl.
Como complicación presentó varios episodios de infección urinaria por Klebsiella pneumoniae BLEE y KPC. En estudio de la vía urinaria por presentar ITUs a repetición se evidenció estenosis ureteral por lo cual requirió nefrostomía y sonda vesical. Carga viral para virus BK en sangre negativa.
Reimplante ureteral según técnica de Leadbetter-Politano en enero del 2020. Biopsia renal realizada durante el procedimiento quirúrgico con evidencia de pielonefritis aguda leve de injerto (IFta 20%). Por nuevo rescate en urocultivo de Klebsiella pneumoniae BLEE recibió antibioticoterapia con carbapenem durante 4 semanas por hospital de día.
Luego del último día de tratamiento antibiótico consulta por fiebre sin otro síntoma acompañante. Examen físico sin hallazgos de importancia. Laboratorio con leucopenia (GB 1349/mm3, neutrófilos 71% –957 neutrófilos totales) y disfunción de injerto renal (Cr 3,40 mg/dl para habitual de 2,5). Sedimento urinario con escasos leucocitos sin piocitos. Tomografía de tórax sin infiltrados pulmonares.
Se toman hemocultivos x2 y urocultivo y se inicia tratamiento empírico con meropenem y amikacina. En contexto de estudio de leucopenia se decide suspender micofenolato y se solicita carga viral en sangre para CMV con resultado negativo. Se indica tratamiento con factores estimulantes de colonias.
Evoluciona con salida de neutropenia pero con registros febriles diarios a pesar de tratamiento antibiótico empírico y cultivos negativos. Se decide nueva toma de cultivos luego de 48 h de suspensión de antibioticoterapia que resultan negativos.
¿Diagnóstico presuntivo?
¿Qué estudio complementario adicional podría acercarnos al diagnóstico?
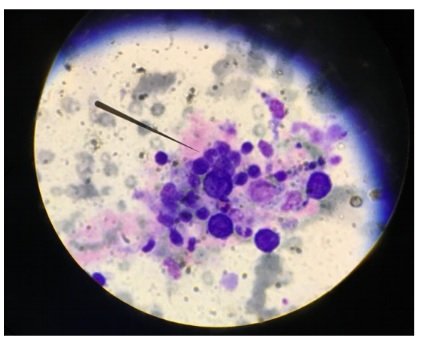
[expand title=»CLICK PARA VER RESOLUCIÓN DEL CASO»]Se solicita Strout por donante Chagas positivo (y receptor Chagas negativo): se evidencia alta carga parasitaria (ver video). PCR inicial 185000. Inicia tratamiento con benznidazol 150 mg cada 12 hs ajustado a peso con buena tolerancia y desaparición de los registros febriles. Strout positivo a la semana de inicia el tratamiento pero con menor carga parasitaria que el extendido inicial.
La enfermedad de Chagas es una infección zoonótica causada por el protozoario Trypanosoma cruzi y transmitida naturalmente por triatominos domésticos y selváticos chupadores de sangre conocidos como «vinchuca» (Triatoma infestans).
La transmisión de T. cruzi a través de donantes de sangre y órganos es una preocupación tanto en países endémicos como no endémicos. La enfermedad de Chagas en los receptores de trasplantes puede ser el resultado de una infección transmitida por un donante de órganos o sangre, por la reactivación de una infección latente crónica o una infección de novo después del trasplante.
El riesgo de transmisión mediante el uso de riñones e hígados de donantes con infección crónica varía según las diferentes series, pero oscila entre aproximadamente el 10% y el 20%. Aún sin manifestaciones clínicas de enfermedad, es probable que los donantes seropositivos estén infectados crónicamente y puedan transmitir la infección a los receptores.
La decisión de aceptar un órgano de un donante infectado debe basarse en un delicado equilibrio entre la urgencia de la necesidad del órgano y la aceptación del riesgo de posible infección en el receptor. Debe ser discutido entre el equipo médico junto al receptor, quien debe firmar un consentimiento informado para proceder con el trasplante. Debe realizarse un rastreo cuidadoso durante los primeros 6 a 24 meses después del trasplante para receptores con infección crónica y para receptores seronegativos de donantes infectados dado que las manifestaciones agudas y las reactivaciones ocurren predominantemente dentro de este período (y también cuando se intensifica la inmunosupresión, por ejemplo, luego de tratamientos por rechazo del injerto).
Todos los receptores de trasplante de donantes positivos o receptores positivos deben ser monitoreados para la transmisión o reactivación de Chagas en el período posterior al trasplante de la siguiente manera: semanalmente durante los primeros 2 meses, cada 2 semanas hasta los meses 3 a 6, y anualmente a partir de entonces (o en cualquier momento después de una intensificación de inmunosupresión). Las pruebas parasitológicas incluyen análisis de parasitemia directa (es decir, método de Strout), métodos moleculares, detección patológica de parásitos en tejidos y serologías. Un aumento en la carga parasitaria medida por RT-PCR puede permitir una identificación más temprana de la parasitemia en el contexto de reactivación. Si se produce transmisión o reactivación, las pruebas deben realizarse semanalmente durante el tratamiento hasta que se obtengan (al menos) 2 resultados negativos.
Apenas se detecta infeción aguda o reactivación, debe comenzarse terapia tripanocida de inmediato. El benznidazol es el fármaco de primera elección dada buena tolerabilidad aunque hay estudios de interacción farmacológica con fármacos inmunosupresores. La dosis estándar es de 5 a 7 mg / kg por 24 horas dividida en 2 dosis y el tratamiento suele ser de 60 días. No se necesita ajuste de dosis en pacientes con insuficiencia renal o hepática. Los efectos secundarios secundarios más comunes de este medicamento son la aparición de erupciones cutáneas asociadas con fotosensibilidad, neuropatía periférica y una alta tasa inesperada de angioedema. El fármaco de segundo elección es el nifurtimox.
No existen estudios clínicos aleatorizados que evalúen la relación entre la inmunosupresión y la transmisión o reactivación de la enfermedad de Chagas. Los estudios realizados en receptores de trasplantes de corazón apoyan estrategias para reducir la reactivación del Chagas postrasplante al modificar la inmunosupresión, especialmente reemplazando el micofenolato con azatioprina o usando dosis más bajas de micofenolato.
En el caso descripto, las muestras remitidas para llegar el diagnóstico (Strout y PCR) fueron remitidas al Instituto Nacional de Parasitología «Dr. Mario Fatala Chaben», (centro de referencia nacional en la República Argentina). En 1962, el flamante médico Fatala Chaben, mientras trabajaba (en el denominado antiguamente «Laboratorio Sanitario») con formas altamente virulentas de T. cruzi, contrajo la infección chagásica. El 22 de julio de ese año, a los 26 años, falleció a causa de una miocarditis aguda provocada por el mismo parásito que se había propuesto combatir. Un año después, el 16 de julio de 1963, en póstumo homenaje, el Laboratorio Sanitario recibía el nombre «Dr. Mario Fatala Chaben”.

Bibliografía:
– Chagas Disease Recommendations for Solid-Organ Transplant Recipients and Donors. Transplantation. 2018 Feb;102(2S Suppl 2):S1-S7
– Riarte A, Luna C, Sabatiello R, et al. Chagas’ disease in patients with kidney transplants: 7 years of experience 1989–1996. Clin Infect Dis. 1999;29:561–567
– Casadei D. Chagas’ disease and solid organ transplantation. Transplant
Proc. 2010;42:3354–3359
– Lattes R, Lasala MB. Chagas disease in the immunosuppressed patient.
Clin Microbiol Infect. 2014;20:300–309[/expand]