La vida del paciente trasplantado #2: insuficiencia respiratoria y nódulo pancreático
Hombre de 34 años. IRC por nefropatía lúpica. Trasplantado renal donante cadavérico en noviembre del 2016. Diabetes post trasplante. Creatinina habitual 1-1,5 mg/dl. Inmunosupresión: deltisona, micofenolato y belatacept.
Comienza su enfermedad actual en noviembre del 2018 con tos y expectoración por lo que recibió tratamiento con amoxicilina/sulbactam y luego levofloxacina con mejoría clínica. A comienzos de enero del 2019 se interna por presentar fiebre, hipoxemia y disfunción del injerto renal (Cr 1,9 mg/dl). Se realiza TC de tórax al ingreso:



Evoluciona con peoría de la hipoxemia y oligoanuria por lo cual se traslada a UTI y presenta requerimientos de VNI y hemodiálisis en días consecutivos. Además, presenta ictericia con elevación de bilirrubina y enzimas hepáticas. Se adjunta flowsheet con resultados de laboratorio.
| Días | +1 | +2 | +3 | +4 | +5 | +6 | +7 |
| Hto | 38 | 41 | 38 | 35 | 37 | 38 | 37 |
| GB | 5600 | 8000 | 4174 | 5077 | 5110 | 7330 | 4900 |
| Plaq | 113000 | 216000 | 86000 | 101000 | 87000 | 65000 | 41000 |
| Cr | 1,29 | 1,48 | 1,19 | 1,66 | 2,13 | 3,21 | 3,8 |
| GOT | 67 | 33 | 225 | 284 | 460 | 628 | 615 |
| GPT | 18 | 37 | 169 | 199 | 253 | 260 | 202 |
| Bili total | 0,6 | 1 | 2,4 | 3 | 4,4 | 7 | 8,7 |
| FAL | 315 | 302 | 665 | 638 | 963 | 959 | 1092 |
Se decide realizar nueva TC de Tórax con cortes de abdomen donde se observa progresión de infiltrados pulmonares bilaterales e imagen compatible con nódulo a nivel del páncreas.



A raíz de los datos presentados ¿qué estudios diagnósticos adicionales solicitarían y cuáles son los diagnósticos presuntivos?
CLICK PARA VER RESOLUCIÓN DEL CASO
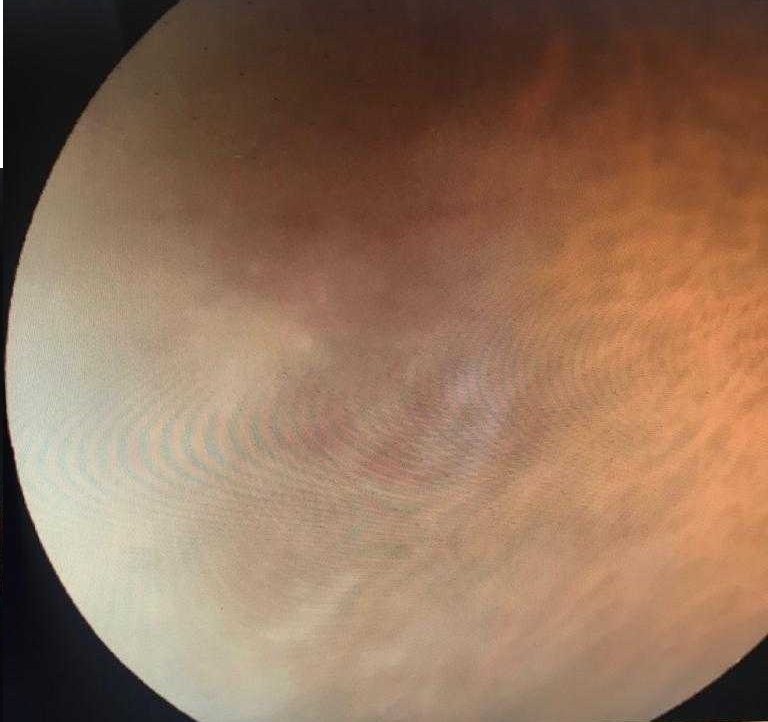
Se confirmó el diagnóstico de Tuberculosis tanto por la presencia de baciloscopía positiva en la muestra del BAL como a través de la punción con aguja fina guiada por ecografía de la masa pancreática (ver imágenes), obteniéndose caseum, donde también obtuvo material con baciloscopía positiva y desarrollo posterior de Mycobacterium Tuberculosis.


La tuberculosis pancreática (con o sin linfadenitis) peri pancreática es una complicación rara, incluso en inmunocomprometidos. Suele ocurrir en casos de tuberculosis miliar con compromiso pulmonar y extra pulmonar. La incidencia en inmunosuprimidos es del 0,46 %, aunque en una serie de autopsias se detectó TBC en páncreas no diagnosticada entre 2-4 % de los casos estudiados. El compromiso del páncreas aislado es más raro aún, habiendo pocos casos descritos.
En cuanto a los hallazgos en los estudios de imágenes, existen 3 formas: masa pancreática, infiltrado difuso o forma nodular. La presentación en masa es la más frecuente (94%) y puede describirse como quística, sólida, en forma de abscesos o pseudoquistes. El conducto biliar principal suele verse normal (no dilatado) aunque la masa pancreática esté en el centro de la cabeza del páncreas (al contrario de lo que sucede con el adenocarcinoma pancreático). Los datos clínicos pueden ayudar a orientar (sobre todo cuando se presenta como una masa que dilata el conducto biliar principal y confunde con un adenocarcinoma) aunque el diagnóstico siempre debe hacerse con punción aspiración con aguja fina. Si la punción no puede realizarse se puede hace CPRE para obtener citología de líquido biliar.
Bibliografía sugerida:
– Pancreatic Tuberculosis: An Overview. JOP. J Pancreas (Online) 2015 May 20; 16(3):232-238
– Pancreatic tuberculosis: an elusive diagnosis. HPB (Oxford). 2003;5(1):43-5










Hola! La diabetes post trasplante es secundaria a corticoides, verdad? Habiendo aparecido un nódulo en el páncreas y dada la asociación de diabetes como factor de riesgo para cáncer de páncreas sería lo primero a descartar (TAC ya tiene, así que agregaria CA 19-9). El paciente presentaba ictericia, patrón colestasico o algún signo de insuficiencia pancreática previo? Si está imagen es de aparicion súbita habría que descartar principalmente que no haya cursando una pancretitis con absceso pancreático asociado…amilasa y lipasa?
La diabetes post trasplante fue asociada a corticoides y tacrolimus, motivo por el cual se roto el esquema inmunosupresor suspendiendo el tacrolimus y agregando belatacept. El paciente desarrolló colestasis intrahepática y hepatitis durante la internacion. De ingreso tenía valores normales. Cuando vimos la imagen preguntamos, repreguntamoa y buscamos antecedentes de pancreatitis que no tenía. No pedimos CA 19-9. Como seguiríamos el proceso diagnóstico ?
Hola. Gracias por compartir el caso. En un paciente inmunosuprimido la heurística nos hace interpretar cualquier hallazgo extraño como infeccioso. Las infecciones fúngicas son infrecuentes pero pueden aparecer como masas o pseudotumores («fungus ball»). Sería útil tomar una muestra del nódulo para estudio. No veo bien la TC, ¿el nódulo es homogéneo?
Independientemente de eso, el nódulo pancreático puede ser un «red herring», un hallazgo crónico incidental sin importancia.
Llama la atención la rápida progresión de la hiperbilirrubinemia, trombocitopenia y transaminitis. Yo chequearía el cociente entre bili directa e indirecta, en parte para pensar etiología y en parte para determinar el grado de compromiso hepático. Sería de interés también ver el PT y aPTT. ¿El paciente fue expuesto a un hepatotóxico? ¿se ve dilatación del colédoco en la TC (una obstrucción biliar hiperaguda puede explicar las transaminasas, no así la bili)? ¿tuvo episodios de hipotensión clínicamente significativos? Yo chequearía serologías de hepatitis virales también.
Por lo demás, si el paciente tolera, broncoscopía con BAL para estudios microbiológicos varios, incluyendo bacterianos, micobacterianos, virales y fúngicos es casi obligada.
Siguiendo con esa línea de pensamiento hicimos un BAL. Obteniendo como resultado del análisis directo BAAR positivo. Iniciando tratamiento antifimico.
Se realizó una colangio resonancia que no mostró dialitacion de la vía biliar extra hepatica
Hicimos una punción con aguja fina guiada por ecografia de la masa pancreatica, obteniéndose caseum, donde también se observaron BAAR y terminó desarrollando Mycobacterium Tuberculosis.
El hepatograma y la bilirrubina normalizó por completo con el tratamiento con 4 drogas.
Más allá del caso ya resuelto con elegancia, la presencia de derrame pleural, alteraciones funcionales hepaticas y masa pancreatica hubiera llevado a incluir neoplasias asociadas a la inmunosupresion (linfoma no- Hodgkin, Kaposi). Afortunadamente, tanto el BAL como la puncion pancreatica establecieron un diagnóstico más fácilmente tratable. Buen caso. Saludos.
Elegante resolución. A priori, también ameritaba considerar neoplasias oportunistas, correctamente descartadas con el abordaje diagnóstico . Saludos.
Sinceramente fue lo primero que sospechamos al observar la imagen tomografica. Pensamos en PTLD, luego te preguntamos por antecedentes no pesquisados de pancreatitis.
La alta incidencia de TBC en nuestros pacientes y los síntomas respiratorios asociados ayudaron a la sospecha y aceleraron El diagnóstico. Es interesante destacar que los pocos casos reportados de TBC pancreatica suelen ser en casos de afectación pulmonar y abdominal en forma concomitante.
Gracias por la participación de todos!